Wielu moich pacjentów, borykających się z problemem palucha koślawego, czyli popularnych haluksów, zadaje mi kluczowe pytanie: "Czy aparaty na haluksy są skuteczne?" To zrozumiałe, że szukają Państwo rozwiązania, które przyniesie realną ulgę i poprawę. W tym artykule, jako Hubert Przybylski, pragnę rozwiać wszelkie wątpliwości i przedstawić rzetelną wiedzę na temat roli aparatów korekcyjnych w terapii haluksów, aby mogli Państwo podjąć świadome decyzje dotyczące swojego zdrowia.
Aparaty na haluksy to wsparcie, nie cudowne lekarstwo zrozum ich realną rolę w terapii palucha koślawego.
- Aparaty korekcyjne nie są w stanie trwale cofnąć istniejącej deformacji kostnej, zwłaszcza w stadiach zaawansowanych.
- Ich głównym celem jest spowolnienie progresji wady, łagodzenie bólu, zmniejszenie stanu zapalnego i poprawa komfortu.
- Najlepsze efekty przynoszą w początkowych stadiach deformacji, gdy struktury stopy są jeszcze elastyczne.
- Skuteczność leczenia zależy od kompleksowego podejścia, obejmującego odpowiednie obuwie, ćwiczenia i ewentualnie fizjoterapię.
- Efekty stosowania aparatów wymagają czasu (często kilku miesięcy) i systematyczności.
- W zaawansowanych stadiach, gdy metody zachowawcze zawodzą, leczeniem z wyboru pozostaje operacja.
Co to znaczy "skuteczny"? Rozdzielamy korekcję wady od łagodzenia bólu
Kiedy mówimy o skuteczności aparatów na haluksy, musimy jasno rozróżnić dwie kwestie: rzeczywistą korekcję deformacji kostnej a łagodzenie objawów. Z mojego doświadczenia i zgodnie z konsensusem ekspertów, aparaty korekcyjne rzadko są w stanie trwale cofnąć istniejącą, utrwaloną deformację kostną. Ich główna rola polega na czymś innym na łagodzeniu bólu, spowalnianiu progresji wady i znaczącej poprawie komfortu życia. To bardzo ważne rozróżnienie, które pozwala na realistyczne podejście do terapii i uniknięcie rozczarowań.
Stanowisko ortopedów i fizjoterapeutów: nadzieja czy marketing?
Jako specjalista, mogę jasno powiedzieć, że wśród ortopedów i fizjoterapeutów panuje zgodne stanowisko: aparaty na haluksy są cennym elementem leczenia zachowawczego, ale nie są samodzielnym "cudownym" rozwiązaniem. Traktujemy je jako wsparcie, które ma za zadanie przede wszystkim spowolnić progresję wady, zmniejszyć dolegliwości bólowe, zredukować stan zapalny i poprawić ogólny komfort chodzenia. Niestety, wbrew niektórym obietnicom marketingowym, nie są one w stanie trwale cofnąć utrwalonej deformacji kostnej. Ich rola jest jednak nie do przecenienia w kontekście poprawy jakości życia pacjentów i odroczenia ewentualnej interwencji chirurgicznej.
Mechanizm działania: siła, która ma prostować czy tylko odciążać?
Mechanizm działania aparatów na haluksy opiera się na wywieraniu delikatnego, ale stałego nacisku na paluch, aby ustawić go w bardziej prawidłowej pozycji. Celem jest nie tyle "prostowanie" kości, co raczej rozciąganie przykurczonych tkanek miękkich wokół stawu śródstopno-paliczkowego. Ponadto, wiele aparatów, zwłaszcza tych stosowanych na dzień, ma za zadanie zmniejszyć tarcie i ucisk w obuwiu, co bezpośrednio przekłada się na redukcję bólu i ochronę przed otarciami. Ich rola to więc bardziej wspieranie i odciążanie stopy, niż inwazyjna korekcja samej struktury kostnej.
Realistyczne cele: spowolnienie postępu choroby, redukcja bólu i poprawa komfortu
Kiedy decydujemy się na stosowanie aparatów na haluksy, musimy mieć jasno określone, realistyczne cele. Z mojego punktu widzenia, te cele to:
- Profilaktyka: Aparaty są niezwykle cenne w hamowaniu pogłębiania się deformacji, zwłaszcza we wczesnym stadium. Pomagają utrzymać paluch w bardziej fizjologicznej pozycji, co może spowolnić rozwój wady.
- Łagodzenie objawów: Jednym z najważniejszych zadań aparatów jest redukcja bólu poprzez odciążenie stawu i zmniejszenie tarcia w bucie. Poprawiają komfort chodzenia i codziennego funkcjonowania.
- Rehabilitacja pooperacyjna: Po zabiegu chirurgicznym aparaty odgrywają kluczową rolę w utrzymaniu skorygowanego ustawienia palucha, zapobiegając nawrotom i wspierając proces gojenia.
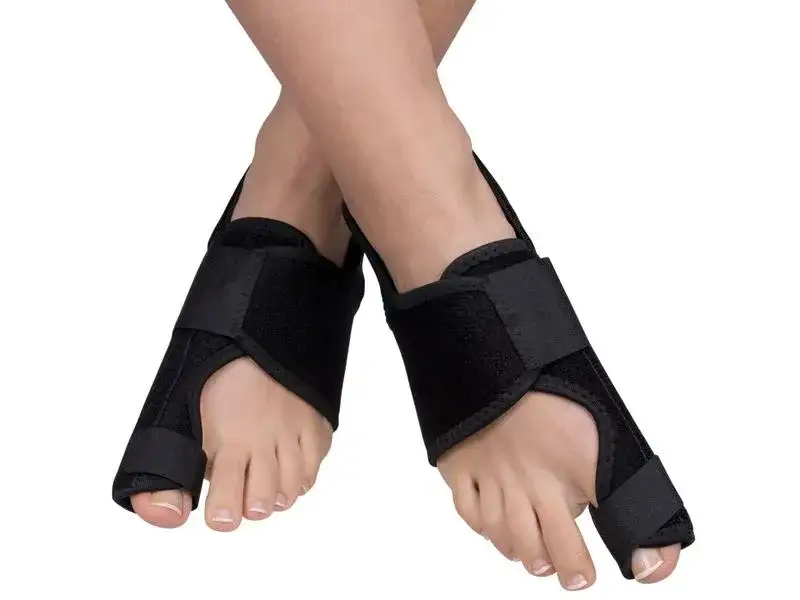
Szyny na noc: intensywne rozciąganie podczas snu
Aparaty na noc, często nazywane szynami statycznymi, charakteryzują się sztywniejszą konstrukcją. Ich zadaniem jest utrzymywanie palucha w skorygowanej pozycji przez kilka godzin snu. To właśnie w nocy, gdy stopa jest w spoczynku, możemy pozwolić sobie na bardziej intensywne, ale delikatne rozciąganie przykurczonych tkanek miękkich. W mojej praktyce zauważam, że te szyny są uważane za bardziej efektywne w kontekście delikatnej korekcji i przede wszystkim w łagodzeniu bólu, który często nasila się po całym dniu obciążania stopy.
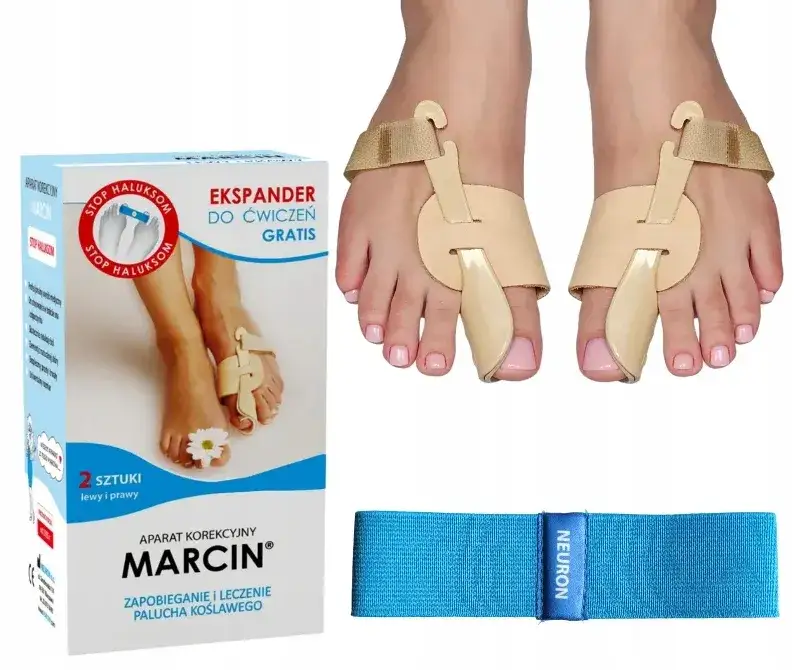
Elastyczne separatory i kliny na dzień: wygoda i ochrona w obuwiu
Aparaty na dzień, takie jak kliny, separatory czy opaski, są zazwyczaj wykonane z elastycznych materiałów, np. silikonu lub żelu. Ich głównym zadaniem jest separacja palców, ochrona przed otarciami w obuwiu oraz poprawa komfortu podczas chodzenia. Noszone w ciągu dnia, w butach, mają za zadanie przede wszystkim zapobiegać dalszym uszkodzeniom skóry i zmniejszać ból wynikający z ucisku. Muszę jednak podkreślić, że ich działanie korekcyjne jest minimalne i służą one raczej jako bariera ochronna i element zwiększający wygodę.
Nowoczesne aparaty z zawiasem: czy korekcja w ruchu jest możliwa?
Na rynku pojawiają się również nowoczesne aparaty z zawiasem. Są to konstrukcje, które starają się połączyć zalety modeli dziennych i nocnych, umożliwiając korekcję połączoną z możliwością chodzenia. Dzięki zawiasowi, aparat dopasowuje się do naturalnego ruchu stopy, jednocześnie wywierając delikatny nacisk korygujący. Moim zdaniem, stanowią one interesującą opcję dla osób, które potrzebują aktywnego wsparcia w ciągu dnia, a jednocześnie chcą, aby aparat pracował nad korekcją wady również podczas ruchu.
Wczesne stadium deformacji: najlepszy moment na interwencję
Zawsze powtarzam moim pacjentom, że czas odgrywa kluczową rolę w leczeniu haluksów. Aparaty przynoszą najlepsze efekty w początkowych stadiach deformacji, kiedy struktury stopy są jeszcze elastyczne, a zmiany nie są utrwalone. Wczesna interwencja, połączona z odpowiednim obuwiem i ćwiczeniami, ma największe szanse na spowolnienie progresji wady, a nawet na znaczące złagodzenie objawów. Im szybciej zaczniemy działać, tym większa szansa na uniknięcie bardziej inwazyjnych metod leczenia w przyszłości.
Rola systematyczności: dlaczego noszenie "od czasu do czasu" nie przyniesie efektów?
To jeden z najważniejszych aspektów, o którym muszę Państwu powiedzieć. Skuteczność aparatów na haluksy jest bezpośrednio związana z systematycznością ich stosowania. Jeśli liczą Państwo na efekty, musicie być konsekwentni. Noszenie aparatu "od czasu do czasu" lub tylko wtedy, gdy ból staje się nieznośny, niestety nie przyniesie oczekiwanych rezultatów. Efekty, jeśli się pojawią, wymagają czasu często kilku miesięcy regularnego i codziennego użytkowania. Traktujmy to jako element codziennej higieny stopy, a nie doraźne rozwiązanie.
Zaawansowane haluksy: kiedy aparat może jedynie przynieść ulgę w bólu?
W przypadku zaawansowanych, utrwalonych zmian w stawie śródstopno-paliczkowym, rola aparatów niestety staje się ograniczona. W takich stadiach ich działanie jest głównie objawowe, skupiające się na łagodzeniu bólu i ochronie przed dalszymi otarciami. Muszę być szczery: całkowite wyleczenie haluksów bez operacji w zaawansowanych przypadkach jest trudne, a często wręcz niemożliwe. Aparat może przynieść ulgę, poprawić komfort, ale nie cofnie utrwalonej deformacji kostnej. W takich sytuacjach często jedyną skuteczną drogą jest leczenie operacyjne.Fundament leczenia: jak dobór odpowiedniego obuwia zmienia wszystko
Niezależnie od tego, czy stosują Państwo aparaty, czy nie, odpowiednie obuwie to absolutna podstawa w leczeniu haluksów. To fundament, bez którego nawet najlepszy aparat nie zadziała w pełni. Zawsze zalecam moim pacjentom wybieranie butów, które są szerokie w noskach, aby nie uciskały przodostopia i palców, zwłaszcza palucha. Powinny mieć niski obcas (maksymalnie 2-3 cm), aby równomiernie rozkładać ciężar ciała. Unikajmy szpiczastych nosków i wysokich obcasów, które dramatycznie pogarszają stan stopy i przyspieszają progresję wady. Właściwe buty wspierają stopę, zapewniają jej przestrzeń i zapobiegają pogłębianiu się deformacji.
Siła Twoich mięśni: ćwiczenia, które realnie wspierają stopę
Aparat to jedno, ale siła i elastyczność Państwa mięśni stopy to drugie, równie ważne. Regularne wykonywanie specjalistycznych ćwiczeń wzmacniających mięśnie stopy i poprawiających ruchomość palucha jest absolutnie niezbędnym elementem kompleksowego leczenia. Ćwiczenia te pomagają przywrócić prawidłową biomechanikę stopy, stabilizują ją i wspierają działanie aparatów. Bez nich, nawet najdroższy aparat będzie działał w ograniczonym zakresie. Fizjoterapeuta może pokazać Państwu zestaw ćwiczeń dopasowanych do indywidualnych potrzeb.
Wkładki ortopedyczne i fizjoterapia: kiedy warto szukać dodatkowego wsparcia?
W wielu przypadkach aparaty i ćwiczenia to za mało. Wtedy warto rozważyć indywidualnie dobrane wkładki ortopedyczne. Mogą one korygować inne wady biomechaniczne stopy, takie jak płaskostopie, które często towarzyszy haluksom i przyczynia się do ich rozwoju. Ponadto, fizjoterapia (terapia manualna, kinesiotaping, zabiegi fizykalne jak fala uderzeniowa czy laser) może znacząco wspomóc leczenie, redukując ból, stan zapalny i poprawiając elastyczność tkanek. To kompleksowe podejście, które daje najlepsze efekty.
Mit nr 1: "Aparat w miesiąc cofnie wieloletnią deformację"
Pozwólcie Państwo, że rozprawię się z jednym z najpopularniejszych mitów: przekonaniem, że aparat w krótkim czasie, na przykład w miesiąc, jest w stanie cofnąć wieloletnią deformację. To niestety nierealistyczne oczekiwanie. Haluksy rozwijają się latami, a zmiany kostne są utrwalone. Aparaty nie są magicznymi różdżkami. Ich działanie jest powolne i wymaga ogromnej cierpliwości oraz systematyczności. Jeśli efekty się pojawią, będą to subtelne zmiany, widoczne po wielu miesiącach konsekwentnego stosowania, a nie spektakularna korekcja w kilka tygodni.
Błąd nr 1: Stosowanie aparatu bez zmiany obuwia i wykonywania ćwiczeń
Często spotykam się z pacjentami, którzy kupują aparat, ale jednocześnie nadal noszą ciasne, niewygodne buty i nie wykonują żadnych ćwiczeń. To poważny błąd. Aparat, choć pomocny, jest tylko jednym z elementów układanki. Jeśli nie zmienimy obuwia, które jest główną przyczyną problemu, i nie wzmocnimy stopy poprzez ćwiczenia, aparat będzie działał "pod prąd". Skuteczna terapia zachowawcza wymaga kompleksowego podejścia, gdzie każdy element wspiera pozostałe. Bez tego, efekty będą minimalne lub żadne.
Błąd nr 2: Ignorowanie bólu i oczekiwanie, że aparat zastąpi wizytę u specjalisty
Kolejnym błędem, który obserwuję, jest ignorowanie nasilającego się bólu i samodzielne leczenie wyłącznie za pomocą aparatu, bez konsultacji ze specjalistą. Aparat to wsparcie, ale nie zastępuje profesjonalnej diagnozy i zaleceń ortopedy czy fizjoterapeuty. Zwłaszcza gdy ból jest silny, przewlekły lub deformacja szybko postępuje, konieczna jest wizyta u lekarza. Tylko specjalista jest w stanie ocenić stadium zaawansowania haluksów i zaplanować optymalną ścieżkę leczenia, która może wykraczać poza samo stosowanie aparatu.
Silny, przewlekły ból utrudniający codzienne funkcjonowanie
Kiedy ból staje się silny, przewlekły i zaczyna znacząco utrudniać codzienne funkcjonowanie chodzenie, stanie, wykonywanie prostych czynności jest to dla mnie jasny sygnał, że metody zachowawcze mogą być niewystarczające. W takiej sytuacji, mimo stosowania aparatów, ćwiczeń i odpowiedniego obuwia, należy rozważyć leczenie operacyjne. Życie z ciągłym bólem nie jest komfortowe, a operacja, choć inwazyjna, może przynieść trwałą ulgę i poprawić jakość życia.
Szybko postępująca deformacja mimo stosowania metod zachowawczych
Innym sygnałem do rozważenia operacji jest sytuacja, w której deformacja palucha koślawego szybko postępuje, mimo konsekwentnego stosowania wszystkich dostępnych metod zachowawczych: aparatów, odpowiedniego obuwia i regularnych ćwiczeń. Jeśli wada pogłębia się w szybkim tempie, oznacza to, że siły działające na stopę są zbyt duże, aby metody nieinwazyjne mogły je powstrzymać. W takim przypadku, aby zapobiec dalszym, często nieodwracalnym zmianom, interwencja chirurgiczna może okazać się konieczna.
Jak wygląda i na czym polega leczenie operacyjne? Krótkie omówienie
W zaawansowanych przypadkach haluksów, gdy metody zachowawcze, w tym aparaty, nie przynoszą oczekiwanej poprawy, leczenie operacyjne jest często jedyną skuteczną opcją. Celem operacji jest trwała korekcja ustawienia kości i przywrócenie prawidłowej anatomii stopy. Istnieje wiele technik operacyjnych, a wybór konkretnej zależy od stopnia zaawansowania deformacji i indywidualnych uwarunkowań pacjenta. Choć jest to zabieg inwazyjny, w wielu przypadkach pozwala na całkowite usunięcie problemu i powrót do pełnej sprawności.
Krok po kroku: od diagnozy po wybór najlepszego rozwiązania dla siebie
Aby mądrze podejść do problemu haluksów i wybrać najlepsze rozwiązanie, polecam Państwu następujące kroki:
- Konsultacja ze specjalistą: Zawsze zaczynaj od wizyty u ortopedy lub fizjoterapeuty. To klucz do prawidłowej diagnozy.
- Zrozumienie stadium deformacji: Dowiedz się, na jakim etapie zaawansowania są Państwa haluksy. To pomoże w realistycznym określeniu celów terapii.
- Wybór aparatu dopasowanego do potrzeb: Na podstawie zaleceń specjalisty wybierz aparat (na dzień, na noc, z zawiasem), który najlepiej odpowiada Państwa stylowi życia i stadium wady.
- Integracja z kompleksowym planem leczenia: Pamiętaj, że aparat to tylko element. Włącz do terapii odpowiednie obuwie, regularne ćwiczenia, a w razie potrzeby także wkładki ortopedyczne i fizjoterapię.
- Systematyczność i cierpliwość: Bądź konsekwentny w stosowaniu aparatu i nie oczekuj natychmiastowych rezultatów.
Przeczytaj również: Operacja haluksów na NFZ: Jak skrócić kolejkę? Pełny przewodnik
Twoja checklista skuteczności: czy robisz wszystko, aby terapia zadziałała?
Aby upewnić się, że Państwa terapia haluksów jest jak najbardziej efektywna, przygotowałem krótką checklistę:
- Czy noszę aparat regularnie i zgodnie z zaleceniami (na noc, na dzień)?
- Czy noszę odpowiednie obuwie szerokie w noskach, na niskim obcasie?
- Czy wykonuję ćwiczenia wzmacniające mięśnie stopy i poprawiające ruchomość palucha?
- Czy rozważyłem wkładki ortopedyczne lub fizjoterapię jako dodatkowe wsparcie?
- Czy mam realistyczne oczekiwania co do efektów i czasu trwania terapii?
- Czy konsultuję się ze specjalistą, gdy pojawiają się nowe objawy lub ból nasila się?

