Operacja haluksa, czyli korekcja palucha koślawego, to zabieg, który dla wielu pacjentów staje się kluczem do odzyskania komfortu i pełnej sprawności. Jeśli zastanawiasz się, jak wygląda ta procedura, co Cię czeka przed i po niej, ten artykuł jest dla Ciebie. Moim celem jest przeprowadzenie Cię przez każdy etap, rozwiewając obawy i dostarczając rzetelnych informacji, abyś mógł podjąć świadomą decyzję.
Operacja haluksa to skuteczna metoda korekcji deformacji poznaj kluczowe aspekty zabiegu i rekonwalescencji.
- Kwalifikacja do operacji haluksa odbywa się na podstawie badania ortopedycznego i RTG stóp w obciążeniu.
- Stosuje się różne metody operacyjne (np. Chevron, Scarf, MICA), dobierane indywidualnie do stopnia deformacji.
- Zabieg najczęściej wykonuje się w znieczuleniu podpajęczynówkowym, trwa od 1 do 2 godzin.
- Kluczowy etap rekonwalescencji to 0-6 tygodni z zakazem obciążania przodostopia, z użyciem kul i specjalnego buta ortopedycznego.
- Pełny powrót do aktywności sportowej i obuwia na obcasie następuje zazwyczaj po około 6 miesiącach.
- Operacja jest refundowana przez NFZ, ale wiąże się z długim czasem oczekiwania; prywatnie jest dostępna szybciej.
Operacja haluksa: co warto wiedzieć przed podjęciem decyzji
Wielu moich pacjentów zaczyna od leczenia zachowawczego wkładek ortopedycznych, rehabilitacji, zmiany obuwia na bardziej komfortowe. I to jest właściwa droga. Jednak przychodzi moment, kiedy te metody przestają być wystarczające. Jeśli doświadczasz silnego bólu, który ogranicza Twoją codzienną aktywność, masz przewlekły stan zapalny w okolicy stawu, a deformacja palucha jest znaczna i postępuje, to znak, że operacja może być koniecznością. Właśnie wtedy, gdy ból staje się nie do zniesienia, a stopa przestaje prawidłowo funkcjonować, rozważamy interwencję chirurgiczną.
| Kryterium | NFZ | Prywatnie |
|---|---|---|
| Dostępność | Refundowane przez państwo | Płatne przez pacjenta |
| Czas oczekiwania | Długi, od kilku miesięcy do ponad 2 lat | Zazwyczaj krótki, do kilku tygodni |
| Koszt | Brak bezpośrednich kosztów dla pacjenta | Kilka do kilkunastu tysięcy złotych (w zależności od placówki i metody) |
Muszę jasno podkreślić, że operacja haluksa nie jest zabiegiem kosmetycznym. Owszem, poprawa estetyki stopy jest często miłym „efektem ubocznym”, ale jej głównym celem jest zmniejszenie bólu, poprawa funkcji stopy i korekcja deformacji, która utrudnia codzienne funkcjonowanie. Realistyczne oczekiwania pacjenta powinny skupiać się przede wszystkim na odzyskaniu komfortu chodzenia, możliwości noszenia normalnego obuwia bez bólu i powrocie do aktywności, które wcześniej były niemożliwe. To inwestycja w jakość życia, a nie tylko wygląd.
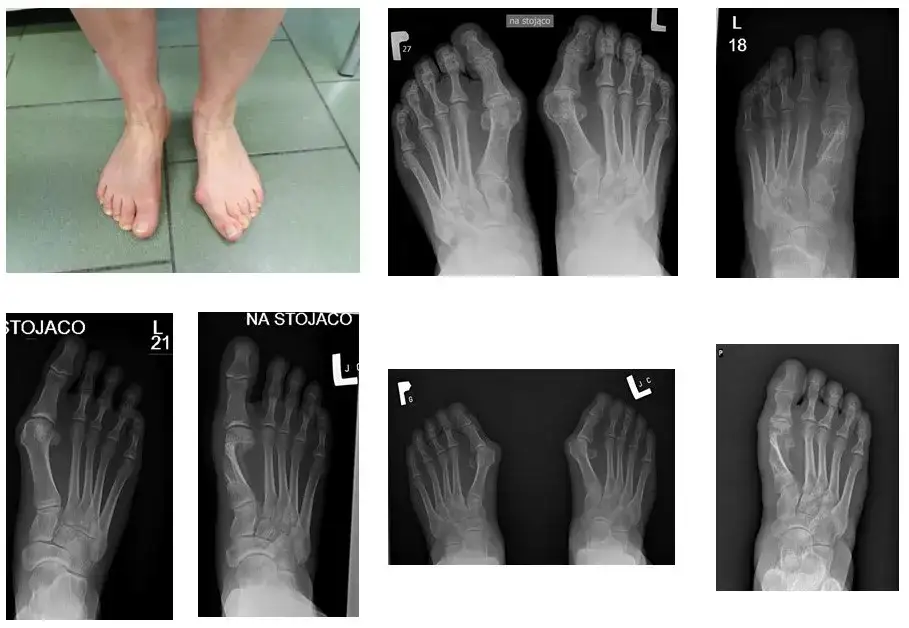
Pierwsze kroki ku zdrowej stopie: kwalifikacja i przygotowanie do operacji
Kwalifikacja do operacji haluksa zawsze zaczyna się od szczegółowej wizyty u ortopedy. Podczas badania fizykalnego dokładnie oceniam stopień deformacji, zakres ruchomości w stawie i lokalizację bólu. Kluczowe jest również wykonanie zdjęcia RTG stóp w obciążeniu, czyli na stojąco. To pozwala mi zobaczyć, jak kości układają się pod wpływem ciężaru ciała, co jest niezbędne do zaplanowania precyzyjnej korekcji. Zachęcam moich pacjentów, aby podczas tej wizyty zadawali wszelkie nurtujące ich pytania o metodę operacji, rekonwalescencję, potencjalne ryzyko. To moment, by rozwiać wszelkie wątpliwości.
- Morfologia krwi
- Poziom glukozy
- Elektrolity (sód, potas)
- Układ krzepnięcia (APTT, INR)
- EKG (dla pacjentów po 40. roku życia lub z chorobami serca)
Poza badaniami laboratoryjnymi, niezwykle ważna jest konsultacja z anestezjologiem. To on oceni Twój ogólny stan zdrowia, omówi z Tobą dostępne rodzaje znieczulenia i wybierze najbezpieczniejszą opcję. To także dobra okazja, by zapytać o zarządzanie bólem po operacji.
Przygotowanie do zabiegu to nie tylko badania, ale i praktyczne aspekty. Zawsze polecam moim pacjentom, aby jeszcze przed operacją nauczyli się sprawnie poruszać o kulach. Po zabiegu przez pewien czas nie będziesz mógł obciążać operowanej stopy, więc umiejętność bezpiecznego i stabilnego chodzenia o kulach jest absolutnie kluczowa dla Twojego komfortu i bezpieczeństwa w pierwszych tygodniach po wyjściu ze szpitala.
Dzień zabiegu: operacja usunięcia haluksa krok po kroku
W dniu operacji, po przyjęciu do szpitala, zostaniesz przygotowany do zabiegu. Jeśli chodzi o znieczulenie, najczęściej stosujemy znieczulenie podpajęczynówkowe. Oznacza to, że będziesz znieczulony od pasa w dół, pozostając przytomnym, ale nie będziesz czuł bólu. Wielu pacjentów obawia się tego stanu, dlatego często podajemy dożylnie leki uspokajające, które pozwalają "przespać" zabieg. Rzadziej, w szczególnych przypadkach, stosuje się znieczulenie ogólne lub miejscowe, polegające na zablokowaniu nerwów stopy.
- Nacięcie skóry: Chirurg wykonuje niewielkie nacięcie skóry, zazwyczaj po wewnętrznej stronie stopy, aby uzyskać dostęp do kości i tkanek miękkich.
- Osteotomia (przecięcie kości): To kluczowy etap. Kość śródstopia (najczęściej pierwsza kość śródstopia) jest precyzyjnie przecinana. Kształt i lokalizacja cięcia zależą od wybranej metody operacyjnej i stopnia deformacji.
- Korekcja ustawienia kości: Przecięta kość jest następnie przesuwana i ustawiana w prawidłowej pozycji, aby skorygować kąt palucha i przywrócić prawidłową anatomię stopy.
- Stabilizacja: Po ustawieniu kości w odpowiedniej pozycji, jest ona stabilizowana za pomocą specjalnych tytanowych śrubek lub płytek. Są one biokompatybilne i zazwyczaj pozostają w stopie na stałe, chyba że powodują dyskomfort.
- Plastyka tkanek miękkich: Często konieczna jest również korekcja tkanek miękkich torebki stawowej, więzadeł czy ścięgien aby utrzymać skorygowaną pozycję palucha i zapobiec nawrotowi deformacji.
- Zamknięcie rany: Na koniec rana jest zszywana warstwowo, a na stopę zakładany jest opatrunek i bandaż.
Wybór metody operacyjnej jest zawsze indywidualny i zależy od wielu czynników, takich jak stopień deformacji, wiek pacjenta, jego aktywność fizyczna oraz doświadczenie chirurga. Istnieje wiele technik, ale te są najczęściej stosowane w Polsce:
- Osteotomia Chevron: Jest to jedna z najpopularniejszych metod, stosowana głównie przy małych i umiarkowanych deformacjach. Polega na wykonaniu cięcia w kształcie litery "V" w głowie pierwszej kości śródstopia. Kość jest następnie przesuwana bocznie, a jej nowa pozycja stabilizowana śrubą. To dość stabilna technika.
- Osteotomia Scarf: Metoda ta jest przeznaczona dla umiarkowanych i ciężkich deformacji. Chirurg wykonuje cięcie w kształcie litery "Z" w trzonie pierwszej kości śródstopia. Dzięki takiemu kształtowi cięcia, kość można przesunąć w kilku płaszczyznach, co pozwala na bardzo precyzyjną korekcję i zapewnia dużą stabilność, co jest kluczowe dla szybkiej rekonwalescencji.
- Metoda MICA (Małoinwazyjna Chirurgia Stopy): To nowoczesne podejście, w którym korekcja odbywa się poprzez kilka niewielkich nacięć (2-3 mm) pod kontrolą rentgena. Zaletą tej metody jest mniejszy ból pooperacyjny, mniejszy obrzęk i potencjalnie szybszy powrót do sprawności, ponieważ tkanki są mniej naruszane.
- Metoda Lapidusa: Stosowana jest przy dużych deformacjach, często połączonych z niestabilnością w stawie klinowato-śródstopnym. Polega na usztywnieniu (artrodezie) tego stawu, co trwale koryguje ustawienie pierwszej kości śródstopia. Jest to bardziej inwazyjna metoda, ale daje bardzo trwałe rezultaty w skomplikowanych przypadkach.
Sam zabieg trwa zazwyczaj od 1 do 2 godzin. Bezpośrednio po wybudzeniu ze znieczulenia możesz odczuwać pewien dyskomfort, ale nie martw się otrzymasz leki przeciwbólowe, które pomogą Ci go opanować. Jeszcze tego samego dnia lub następnego, fizjoterapeuta odwiedzi Cię, by udzielić pierwszych instrukcji dotyczących poruszania się i ułożenia stopy. To bardzo ważne, by od razu zacząć stosować się do jego zaleceń.
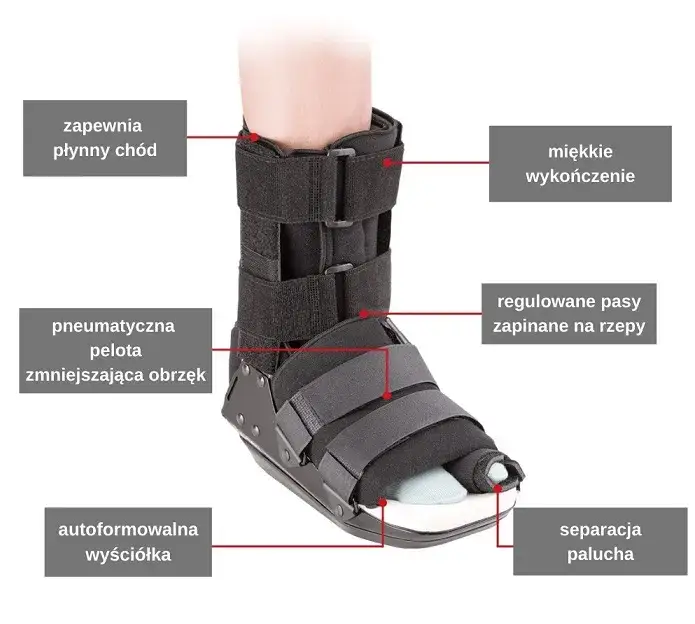
Klucz do sukcesu: rekonwalescencja po operacji haluksa
Pierwsze 48 godzin po operacji to czas, kiedy skupiamy się na zarządzaniu bólem i wczesnej pionizacji. Leki przeciwbólowe, początkowo często podawane dożylnie, pomagają kontrolować dyskomfort. Już w pierwszej dobie, z pomocą fizjoterapeuty, zachęcam pacjentów do wstania i wykonania kilku kroków o kulach. To nie tylko poprawia krążenie, ale także psychicznie przygotowuje do powrotu do domu. Fizjoterapeuta pokaże Ci, jak bezpiecznie poruszać się, nie obciążając operowanej stopy.
Krytyczne pierwsze 6 tygodni rekonwalescencji to okres, w którym musisz być niezwykle zdyscyplinowany. Obowiązuje bezwzględny zakaz obciążania przodostopia. Będziesz poruszał się o kulach i w specjalnym bucie ortopedycznym, często nazywanym butem Barouka lub butem gejszy, który odciąża przód stopy, przenosząc ciężar na piętę. Bardzo ważne jest również, aby jak najczęściej trzymać operowaną nogę w górze, najlepiej powyżej poziomu serca, oraz stosować zimne okłady. To kluczowe działania, które znacząco zmniejszają obrzęk i ból, przyspieszając proces gojenia.
- Zimne okłady: Stosuj okłady z lodu (owinięte w cienki ręcznik, nigdy bezpośrednio na skórę) przez 15-20 minut, kilka razy dziennie. Pomaga to zmniejszyć obrzęk i ból.
- Uniesienie nogi: Gdy tylko masz możliwość, trzymaj operowaną stopę uniesioną powyżej poziomu serca. Możesz użyć poduszek, aby podeprzeć nogę podczas leżenia czy siedzenia.
- Delikatne ruchy palcami: Wykonuj delikatne ruchy palcami stopy (jeśli ból na to pozwala), aby poprawić krążenie i zapobiec sztywności.
- Unikaj długiego stania: Staraj się nie stać zbyt długo, ponieważ grawitacja sprzyja narastaniu obrzęku.
Powrót do normalności: kiedy znów staniesz pewnie na nogach
Po upływie około 6 tygodni od operacji, nadejdzie czas na kontrolne zdjęcie RTG. To badanie jest dla mnie kluczowe, ponieważ musi potwierdzić zrost kostny w miejscu osteotomii. Dopiero gdy widzę, że kości prawidłowo się zrosły, mogę zezwolić na stopniowe obciążanie stopy i powolną rezygnację z buta ortopedycznego. To moment, w którym zaczyna się nowy etap rekonwalescencji, wymagający cierpliwości i współpracy.
Od tego momentu rozpoczyna się intensywna rehabilitacja, która jest absolutnie kluczowa dla pełnego sukcesu operacji. Bez niej, nawet najlepiej wykonany zabieg może nie przynieść oczekiwanych rezultatów. Fizjoterapeuta pomoże Ci w:
- Mobilizacji blizny: Aby była elastyczna i nie ograniczała ruchomości.
- Ćwiczeniach wzmacniających: Przywracających siłę mięśniom stopy i łydki.
- Nauce prawidłowego chodu: Ponownej nauce obciążania stopy i koordynacji.
Rehabilitacja ma na celu przywrócenie pełnego zakresu ruchu, siły i stabilności w stopie, a także naukę prawidłowych wzorców ruchowych.
| Rodzaj pracy | Orientacyjny czas L4 |
|---|---|
| Praca biurowa (siedząca) | 2-3 tygodnie (pod warunkiem możliwości uniesienia nogi) |
| Praca fizyczna | 8-12 tygodni lub dłużej |
Powrót do pełnej aktywności fizycznej i noszenia ulubionego obuwia to proces stopniowy. Zazwyczaj po 2-3 miesiącach od operacji możesz zacząć nosić wygodne, normalne obuwie. Na powrót do aktywności sportowej, a zwłaszcza noszenia butów na wysokim obcasie, trzeba poczekać dłużej zazwyczaj około 6 miesięcy. Pamiętaj, że obrzęk stopy może utrzymywać się nawet kilka miesięcy po zabiegu, co jest normalnym elementem procesu gojenia. Cierpliwość i konsekwencja w rehabilitacji są tu Twoimi najlepszymi sprzymierzeńcami.
Możliwe trudności: co powinno cię zaniepokoić po operacji
Choć operacja haluksa jest zazwyczaj bezpieczna i skuteczna, jak każda interwencja chirurgiczna, wiąże się z pewnym ryzykiem powikłań. Najczęstsze z nich to:
- Infekcja: Mimo sterylnych warunków, zawsze istnieje niewielkie ryzyko zakażenia rany.
- Problemy ze zrostem kostnym: W rzadkich przypadkach kości mogą zrastać się wolniej lub nieprawidłowo, co wymaga dalszej interwencji.
- Nawrót deformacji: Chociaż celem operacji jest trwała korekcja, w niektórych sytuacjach, zwłaszcza przy braku odpowiedniej rehabilitacji lub predyspozycjach genetycznych, deformacja może częściowo powrócić.
- Uszkodzenie nerwów: Może prowadzić do drętwienia lub zaburzeń czucia w okolicy operowanej stopy.
Bardzo ważne jest, abyś po operacji był czujny i wiedział, kiedy należy pilnie skontaktować się z lekarzem. Niektóre objawy mogą wskazywać na rozwijające się powikłania i wymagają natychmiastowej konsultacji:
- Nasilający się ból: Ból, który nie ustępuje po lekach lub nagle się nasila.
- Gorączka: Podwyższona temperatura ciała, zwłaszcza powyżej 38°C.
- Silny obrzęk: Znaczne, narastające opuchnięcie stopy, które nie zmniejsza się po uniesieniu nogi i zimnych okładach.
- Zaczerwienienie: Intensywne zaczerwienienie skóry wokół rany.
- Wydzielina z rany: Jakakolwiek ropna lub nieprzyjemnie pachnąca wydzielina z miejsca operowanego.
- Drętwienie lub mrowienie: Utrzymujące się lub nasilające się drętwienie palców lub stopy.