Haluksy, czyli paluch koślawy, to problem, który dotyka coraz więcej osób, często prowadząc do znacznego dyskomfortu i bólu. Ta postępująca deformacja stopy może poważnie utrudnić codzienne funkcjonowanie i dobór obuwia. W tym artykule, jako Hubert Przybylski, pragnę przedstawić kompleksowy przewodnik po wszystkich dostępnych metodach leczenia od sprawdzonych sposobów zachowawczych, po nowoczesne techniki operacyjne, aby pomóc Ci podjąć świadomą decyzję o dalszym postępowaniu.
- Leczenie zachowawcze (aparaty, wkładki, fizjoterapia) jest najskuteczniejsze w początkowych stadiach haluksów, spowalniając postęp wady i łagodząc ból, ale nie cofa deformacji kostnej.
- Operacja staje się konieczna, gdy metody zachowawcze nie przynoszą ulgi, ból jest znaczny, a deformacja utrudnia codzienne funkcjonowanie.
- W Polsce najczęściej stosowane są metody Chevron, Scarf oraz nowoczesna, małoinwazyjna technika MICA, dobierane indywidualnie do stopnia zaawansowania wady.
- Rekonwalescencja po zabiegu obejmuje noszenie buta ortopedycznego przez 6-8 tygodni oraz intensywną rehabilitację, a pełna sprawność powraca po 3-6 miesiącach.
- Operacja haluksów jest refundowana przez NFZ, jednak wiąże się z długim czasem oczekiwania; prywatnie koszt zabiegu jednego haluksa waha się od 5 000 zł do 15 000 zł.
Czym jest paluch koślawy i dlaczego nie wolno go ignorować?
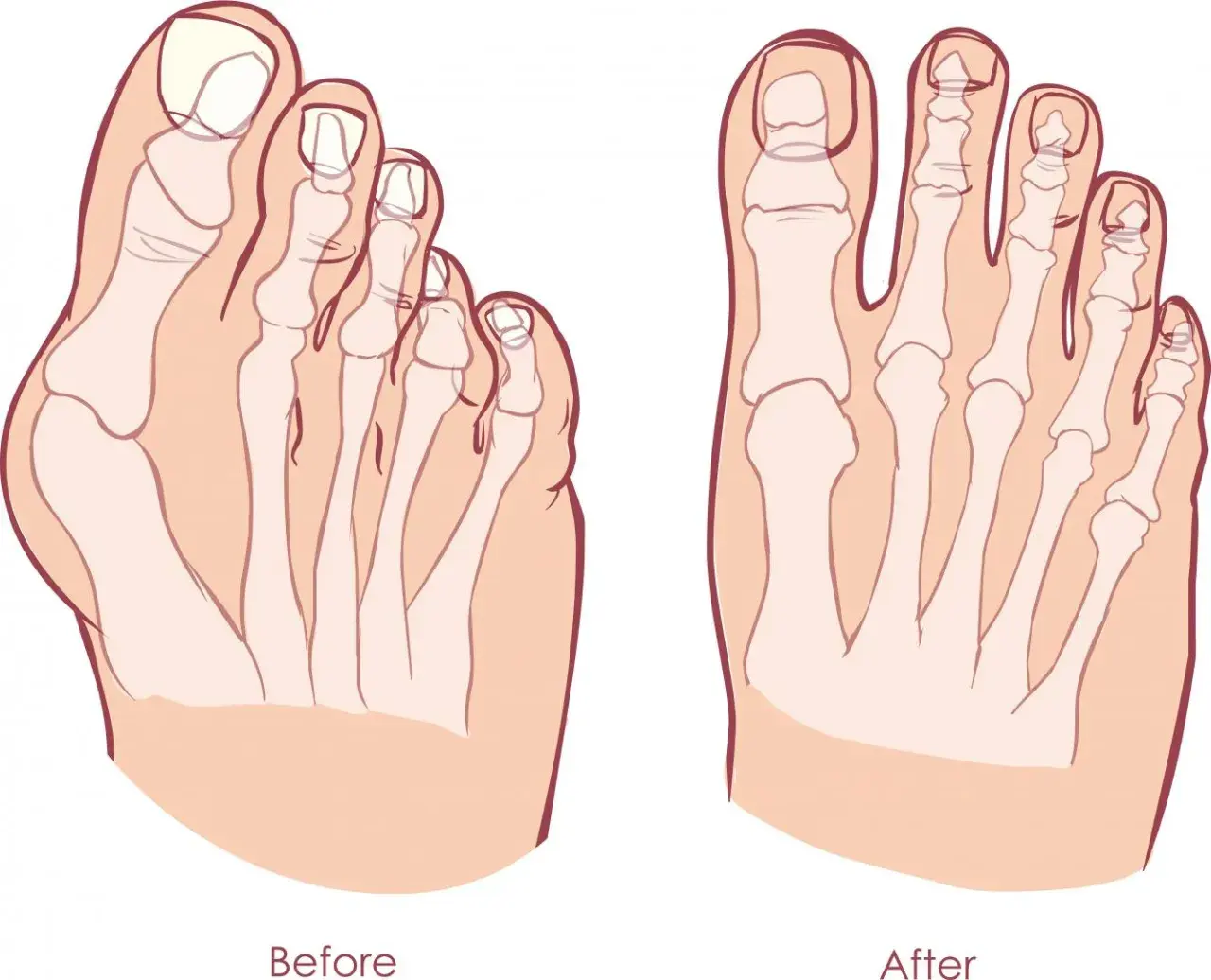
Paluch koślawy, powszechnie znany jako haluks (łac. hallux valgus), to nic innego jak deformacja stopy, w której duży palec zaczyna odchylać się w stronę pozostałych palców, a pierwsza kość śródstopia przesuwa się na zewnątrz. Z mojej perspektywy, jest to problem, którego absolutnie nie należy lekceważyć. Nieleczony haluks może prowadzić do przewlekłego bólu, stanów zapalnych, a nawet zmian zwyrodnieniowych w stawie, co znacząco obniża jakość życia i utrudnia codzienne aktywności.
Główne przyczyny powstawania haluksów: Geny, buty czy styl życia?
Przyczyny powstawania haluksów są złożone i często wynikają z kombinacji wielu czynników. Moje doświadczenie pokazuje, że predyspozycje genetyczne odgrywają tu kluczową rolę jeśli Twoja mama lub babcia miały haluksy, istnieje większe prawdopodobieństwo, że i Ty się z nimi zmierzysz. Jednak geny to nie wszystko. Ogromny wpływ ma również noszenie nieodpowiedniego obuwia, zwłaszcza butów z wąskimi noskami i na wysokich obcasach, które nienaturalnie obciążają przodostopie. Inne czynniki to płaskostopie poprzeczne, nadwaga oraz niektóre choroby reumatyczne, które mogą osłabiać struktury stopy.
Jak rozpoznać problem? Pierwsze objawy, które powinny Cię zaniepokoić
Wczesne rozpoznanie haluksów jest kluczowe dla skutecznego leczenia. Zwróć uwagę na pierwsze, subtelne sygnały, które mogą świadczyć o rozwijającej się deformacji. Do najczęstszych objawów należą: ból u podstawy dużego palca, szczególnie po długim chodzeniu lub noszeniu ciasnych butów, widoczne odchylenie dużego palca w stronę pozostałych, zaczerwienienie lub zgrubienie skóry na bocznej stronie stopy, a także trudności w doborze obuwia, które nagle staje się za ciasne w przodostopiu. Jeśli zauważysz u siebie którykolwiek z tych objawów, nie zwlekaj z konsultacją u specjalisty.
Leczenie bez operacji: Twój plan działania na wczesnym etapie haluksów
Czy haluksy można wyleczyć bez interwencji chirurga? Prawdy i mity
Wielu moich pacjentów pyta, czy haluksy można wyleczyć bez operacji. Odpowiadam zawsze jasno: leczenie zachowawcze jest najskuteczniejsze w początkowych stadiach deformacji. Jego głównym celem jest spowolnienie postępu wady oraz złagodzenie uciążliwych objawów, takich jak ból czy stany zapalne. Należy jednak pamiętać, że u dorosłych metody te nie cofną istniejącej deformacji kostnej. Mogą natomiast znacząco poprawić komfort życia i opóźnić, a czasem nawet wyeliminować, potrzebę interwencji chirurgicznej.
Zmień buty, zmień nawyki: Jak proste modyfikacje mogą zatrzymać postęp wady?
Podstawą leczenia zachowawczego jest zmiana nawyków, a przede wszystkim odpowiedni dobór obuwia. To prosta, a jednocześnie niezwykle skuteczna metoda. Moje zalecenia dotyczące obuwia to:
- Szeroki przód: Buty powinny zapewniać swobodę palcom, nie ściskając ich.
- Niski obcas: Unikaj wysokich obcasów, które nadmiernie obciążają przodostopie. Optymalny obcas to 2-3 cm.
- Elastyczne materiały: Wybieraj obuwie wykonane ze skóry naturalnej lub innych elastycznych materiałów, które dopasowują się do kształtu stopy.
- Stabilna podeszwa: Zapewnij stopie odpowiednie wsparcie.
Oprócz tego, w łagodzeniu objawów pomagają domowe sposoby, takie jak regularne masaże stóp, które poprawiają krążenie i rozluźniają napięte mięśnie. W przypadku stanu zapalnego i bólu, doraźną ulgę przyniosą zimne okłady oraz stosowanie dostępnych bez recepty maści przeciwbólowych i przeciwzapalnych.
Aparaty korekcyjne, szyny i separatory: Co wybrać i jak prawidłowo stosować?
Rynek oferuje szeroką gamę produktów wspomagających leczenie zachowawcze haluksów. Ich celem jest utrzymywanie palucha w skorygowanej pozycji, zapobieganie nachodzeniu palców na siebie oraz zmniejszanie tarcia. Warto poznać ich rodzaje:
- Aparaty korekcyjne i szyny: To urządzenia, które mają za zadanie delikatnie odciągać duży palec od pozostałych. Stosowane są głównie na noc, kiedy stopa jest w spoczynku, ale istnieją również modele z zawiasem, przeznaczone do noszenia w ciągu dnia, np. w domu.
- Separatory międzypalcowe: Małe, miękkie kliny umieszczane między dużym a drugim palcem. Ich zadaniem jest zapobieganie nachodzeniu palców na siebie, co często prowadzi do otarć i odcisków.
- Kliny międzypalcowe: Podobnie jak separatory, mają za zadanie utrzymać prawidłowy odstęp między palcami, korygując ich ustawienie.
- Osłony żelowe: Chronią bolące miejsca przed uciskiem i otarciami, zapewniając ulgę i komfort, szczególnie w obuwiu.
Aparaty na noc vs. aparaty dzienne z zawiasem: porównanie skuteczności
Aparaty nocne są zaprojektowane do długotrwałego, pasywnego rozciągania tkanek miękkich i utrzymywania palucha w prawidłowej pozycji podczas snu. Ich skuteczność polega na systematycznym działaniu. Aparaty dzienne z zawiasem, choć mniej dyskretne, pozwalają na korekcję palucha również podczas chodzenia, co jest ich dużą zaletą. Moim zdaniem, najlepsze efekty przynosi połączenie obu typów nocny stabilizator i dzienny aparat wspierający stopę w ruchu.
Kliny, separatory i osłony żelowe: kiedy przynoszą największą ulgę?
Kliny, separatory i osłony żelowe są niezwykle pomocne w sytuacjach, gdy haluks powoduje bezpośredni dyskomfort, ból lub otarcia. Kliny i separatory doskonale sprawdzają się w zapobieganiu nachodzeniu palców na siebie, co często jest przyczyną bolesnych odcisków i modzeli. Osłony żelowe natomiast, dzięki swojej miękkości, zmniejszają tarcie i ucisk na wystającą kość, przynosząc natychmiastową ulgę w obuwiu. Są to rozwiązania doraźne, które znacząco poprawiają komfort, ale nie korygują samej deformacji.
Rola indywidualnych wkładek ortopedycznych w walce z haluksami
Indywidualne wkładki ortopedyczne to jeden z filarów skutecznego leczenia zachowawczego haluksów. Moje doświadczenie pokazuje, że ich rola jest nie do przecenienia. Wkładki, a zwłaszcza peloty, mają za zadanie redukować płaskostopie poprzeczne, które często towarzyszy haluksom i jest jedną z ich przyczyn. Poprawiają one biomechanikę stopy, równomiernie rozkładając nacisk na podeszwę, co odciąża przodostopie i zmniejsza ból. Dobrze dobrane wkładki stabilizują stopę i wspierają jej naturalne łuki, co jest kluczowe w spowalnianiu postępu wady.
Fizjoterapia: Twój sojusznik w walce z bólem
Fizjoterapia odgrywa niezwykle ważną rolę jako metoda wspomagająca leczenie zachowawcze haluksów. Nie tylko pomaga w redukcji bólu i stanów zapalnych, ale także wzmacnia mięśnie stopy, co jest kluczowe dla jej prawidłowego funkcjonowania i stabilizacji.
Najskuteczniejsze ćwiczenia wzmacniające stopę, które wykonasz w domu
Regularne ćwiczenia wzmacniające mięśnie stopy, zwłaszcza mięsień odwodziciel palucha, są niezwykle ważne. Możesz je wykonywać w domu. Do najprostszych należą: podnoszenie drobnych przedmiotów palcami stóp, zwijanie ręcznika stopami, rozszerzanie palców czy chodzenie na piętach i palcach. Te ćwiczenia pomagają w utrzymaniu elastyczności stopy i wzmocnieniu jej naturalnych struktur.
Kinesiotaping, terapia manualna, laser: co oferują nowoczesne gabinety?
Nowoczesne gabinety fizjoterapeutyczne oferują szereg zaawansowanych metod, które skutecznie wspomagają leczenie haluksów:
- Terapia manualna: Specjalistyczne techniki mobilizacji i manipulacji stawów stopy, mające na celu przywrócenie ich prawidłowej ruchomości.
- Kinesiotaping (plastrowanie): Elastyczne plastry naklejane na skórę, które wspierają mięśnie, zmniejszają obrzęki i redukują ból.
- Jonoforeza: Zabieg wykorzystujący prąd elektryczny do wprowadzania leków przeciwzapalnych bezpośrednio w tkanki.
- Krioterapia: Leczenie zimnem, które skutecznie zmniejsza ból i obrzęki.
- Laseroterapia: Wykorzystanie promieniowania laserowego do przyspieszenia gojenia tkanek i działania przeciwbólowego.
Kiedy operacja haluksów staje się koniecznością? Sygnały, że leczenie zachowawcze przestało być wystarczające
Choć zawsze staram się najpierw wyczerpać wszystkie możliwości leczenia zachowawczego, w pewnym momencie operacja haluksów staje się jedyną skuteczną opcją. Z mojej perspektywy, sygnały wskazujące na konieczność interwencji chirurgicznej są jasne:
- Brak rezultatów leczenia zachowawczego: Pomimo systematycznego stosowania aparatów, wkładek i fizjoterapii, deformacja postępuje, a objawy nie ustępują.
- Znaczny ból: Ból staje się przewlekły, silny i nie jest już skutecznie łagodzony dostępnymi środkami, utrudniając codzienne funkcjonowanie.
- Deformacja utrudniająca codzienne funkcjonowanie: Haluks powoduje znaczne problemy z chodzeniem, staniem, a nawet spaniem.
- Trudności w doborze obuwia: Znalezienie odpowiedniego obuwia staje się niemożliwe, co prowadzi do otarć, odcisków i dyskomfortu.
Konsultacja ortopedyczna: Jakie badania Cię czekają i o co zapytać lekarza?
Przed podjęciem decyzji o operacji, kluczowa jest szczegółowa konsultacja ortopedyczna. Lekarz przeprowadzi dokładne badanie fizykalne stopy, oceni stopień deformacji i ruchomość stawów. Zazwyczaj niezbędne jest również wykonanie zdjęcia rentgenowskiego (RTG) stopy w pozycji obciążonej, które pozwoli precyzyjnie ocenić kąty deformacji i zaplanować optymalną metodę operacji. Nie wahaj się zadawać pytań! Zapytaj o szczegóły zabiegu, możliwe powikłania, przebieg rekonwalescencji, a także o doświadczenie lekarza w wykonywaniu konkretnych technik operacyjnych. Im więcej wiesz, tym spokojniej podejdziesz do zabiegu.
Operacja na NFZ czy prywatnie? Porównanie kosztów, czasu oczekiwania i standardów
Decyzja o tym, czy operować haluksy na NFZ czy prywatnie, często sprowadza się do kompromisu między czasem oczekiwania a kosztami. Oto krótkie porównanie:
| NFZ | Prywatnie |
|---|---|
| Operacja jest refundowana. | Koszty operacji jednego haluksa wahają się od 5 000 zł do 15 000 zł. |
| Czas oczekiwania na zabieg może być długi (wiele miesięcy, a nawet lat). | Krótszy czas oczekiwania (zazwyczaj kilka tygodni). |
| Standardy opieki są dobre, ale wybór metody operacyjnej może być ograniczony. | Możliwość wyboru kliniki, lekarza i często dostęp do nowocześniejszych technik. |
Przewodnik po metodach operacyjnych: Co warto wiedzieć przed zabiegiem?
Od klasyki po innowacje: Przegląd najpopularniejszych technik operacyjnych w Polsce
Współczesna ortopedia oferuje ponad 100 różnych technik operacyjnych korekcji haluksów. To naprawdę imponująca liczba! Z mojej perspektywy, kluczowe jest zrozumienie, że dobór metody jest zawsze indywidualny i zależy od stopnia zaawansowania wady, wieku pacjenta, jego aktywności oraz współistniejących schorzeń. Nie ma jednej „najlepszej” metody dla każdego jest tylko ta najlepiej dopasowana do Twojej stopy.
Metoda Chevron i Scarf: złoty standard w korekcji haluksów
Metody Chevron i Scarf to jedne z najczęściej stosowanych i najlepiej poznanych technik operacyjnych w Polsce, uznawane za złoty standard w korekcji haluksów. Metoda Chevron jest zazwyczaj stosowana przy łagodnych i umiarkowanych deformacjach. Polega na wykonaniu V-kształtnego przecięcia I kości śródstopia, co umożliwia jej przesunięcie i korekcję ustawienia. Z kolei metoda Scarf jest używana przy umiarkowanych i ciężkich deformacjach. W jej przypadku wykonuje się Z-kształtne przecięcie kości, co pozwala na znacznie większą korekcję i stabilizację. Obie techniki są bardzo skuteczne i dają trwałe rezultaty.
Małoinwazyjna metoda MICA: mniejsza blizna i szybszy powrót do sprawności?
Metoda MICA (Minimally Invasive Chevron Akin) to nowoczesna, małoinwazyjna technika przezskórna, która zyskuje coraz większą popularność. Jej główną zaletą jest to, że zabieg wykonuje się przez małe nacięcia w skórze, bez konieczności otwierania stawu. To przekłada się na mniejszy uraz tkanek, mniejszy ból pooperacyjny i potencjalnie szybszą rehabilitację. Moim zdaniem, MICA jest doskonałą opcją dla pacjentów, którzy cenią sobie estetykę (mniejsze blizny) i chcą jak najszybciej wrócić do aktywności. Ważne jest jednak, aby zabieg był wykonywany przez doświadczonego chirurga, specjalizującego się w tej technice.
Inne techniki (Lapidus, Akin): dla kogo są przeznaczone?
Oprócz najpopularniejszych metod, istnieją również inne techniki operacyjne, dedykowane specyficznym przypadkom:
- Metoda Lapidus: Stosowana jest przy dużej niestabilności w stawie śródstopno-klinowatym, często towarzyszącej zaawansowanym haluksom. Polega na zespoleniu tego stawu.
- Metoda Akin: To korekcja samego paliczka dużego palca, często wykonywana jako uzupełnienie innych technik, aby ostatecznie wyprostować palec.
- Metoda McBride: Skupia się głównie na operacji na tkankach miękkich, bez przecinania kości, choć jej zastosowanie jest obecnie rzadsze i często łączone z innymi technikami kostnymi.
Jak wygląda zabieg krok po kroku? Od znieczulenia po założenie szwów
Niezależnie od wybranej metody, ogólny przebieg zabiegu operacyjnego haluksów jest podobny. Operacja zazwyczaj odbywa się w znieczuleniu regionalnym (od pasa w dół) lub ogólnym. Chirurg wykonuje precyzyjne cięcia kości (osteotomie), a następnie koryguje ich ustawienie, przywracając prawidłową anatomię stopy. Przecięte kości są stabilizowane za pomocą tytanowych śrub lub płytek, które zapewniają stabilny zrost. Co ważne, te elementy zespalające zazwyczaj nie wymagają usuwania, chyba że powodują dyskomfort. Na koniec rana jest zszywana, a stopa opatrywana.
Potencjalne ryzyko i powikłania: o czym lekarze mówią rzadziej?
Każda operacja wiąże się z pewnym ryzykiem, a zabieg korekcji haluksów nie jest wyjątkiem. Oprócz ogólnych powikłań, takich jak infekcje, krwawienia czy reakcje na znieczulenie, mogą wystąpić specyficzne dla tej operacji problemy. Należą do nich: brak zrostu kostnego, nawrót deformacji (choć rzadki przy prawidłowo wykonanej operacji i rehabilitacji), uszkodzenie nerwów (powodujące drętwienie), nadmierna korekcja (tzw. paluch szpotawy), czy przewlekły ból. Zawsze podkreślam, że kluczowa jest otwarta rozmowa z lekarzem o wszystkich możliwych scenariuszach i Twoich indywidualnych predyspozycjach.

Rekonwalescencja po operacji haluksa: Droga do pełnej sprawności
Pierwsze 24 godziny: Jak wygląda pobyt w szpitalu?
Bezpośrednio po zabiegu operacji haluksa, zazwyczaj spędzasz w szpitalu jedną dobę. W tym czasie personel medyczny monitoruje Twój stan, kontroluje ból i opatrunki. Otrzymasz instrukcje dotyczące pielęgnacji rany oraz leków przeciwbólowych. Już w pierwszej dobie, pod okiem fizjoterapeuty, możesz rozpocząć delikatne ćwiczenia palców i stawu skokowego, aby poprawić krążenie i zapobiec obrzękom. To ważny początek Twojej drogi do zdrowia.
But ortopedyczny i kule: Jak długo będą Twoimi towarzyszami?
Po operacji haluksa, przez około 6-8 tygodni, będziesz poruszać się o kulach, używając specjalnego buta ortopedycznego odciążającego przodostopie. Ten but jest kluczowy chroni operowaną stopę i pozwala na bezpieczne obciążanie pięty, podczas gdy kości w przodostopiu się zrastają. Regularne kontrole RTG w tym okresie są niezbędne, aby monitorować postęp zrostu kostnego i upewnić się, że wszystko przebiega prawidłowo. Śruby i płytki, które stabilizują kości, zazwyczaj pozostają w stopie na stałe, chyba że powodują dyskomfort.
Powrót do domu: Jak dbać o operowaną stopę, by uniknąć komplikacji?
Po powrocie do domu, dbanie o operowaną stopę jest niezwykle ważne, aby uniknąć komplikacji i przyspieszyć gojenie. Oto kilka kluczowych zaleceń:
- Unikaj nadmiernego obciążania: Ściśle przestrzegaj zaleceń lekarza dotyczących obciążania stopy.
- Elewacja stopy: Trzymaj stopę uniesioną powyżej poziomu serca, zwłaszcza w pierwszych tygodniach, aby zmniejszyć obrzęk.
- Regularna obserwacja rany: Codziennie kontroluj ranę pod kątem zaczerwienienia, obrzęku, gorączki czy wydzieliny wszelkie niepokojące objawy zgłoś lekarzowi.
- Higiena: Dbaj o czystość i suchość opatrunku.
- Leki: Przyjmuj przepisane leki przeciwbólowe i przeciwzakrzepowe zgodnie z zaleceniami.
Kluczowa rola rehabilitacji w zapobieganiu nawrotom choroby
Chcę to podkreślić z całą mocą: rehabilitacja po operacji haluksa jest absolutnie kluczowa. Nie tylko przyspiesza powrót do pełnej sprawności, ale przede wszystkim odgrywa fundamentalną rolę w zapobieganiu nawrotom choroby. Bez odpowiednio przeprowadzonej fizjoterapii, ryzyko powrotu deformacji jest znacznie większe. To inwestycja w długotrwałe zdrowie Twojej stopy.
Kiedy zacząć i jak wyglądają pierwsze ćwiczenia po operacji?
Rehabilitację zazwyczaj rozpoczyna się już w pierwszych dniach po zabiegu, początkowo pod okiem fizjoterapeuty. Pierwsze ćwiczenia są bardzo delikatne i mają na celu mobilizację stawu, poprawę krążenia i zmniejszenie obrzęku. Stopniowo, w miarę gojenia się kości i tkanek, wprowadza się ćwiczenia wzmacniające mięśnie stopy i łydki, a także ćwiczenia równowagi. Kluczowy jest stopniowy powrót do obciążania stopy, zawsze pod kontrolą specjalisty, aby nie przeciążyć operowanego obszaru.
Ile zwolnienia lekarskiego (L4) Ci przysługuje?
Długość zwolnienia lekarskiego (L4) po operacji haluksa jest kwestią indywidualną i zależy od kilku czynników, w tym od rodzaju wykonywanej pracy. Moje obserwacje pokazują, że zazwyczaj L4 trwa od kilku tygodni do nawet 2-3 miesięcy. Osoby wykonujące pracę siedzącą, która nie wymaga długiego stania czy chodzenia, mogą wrócić do obowiązków wcześniej. Natomiast w przypadku pracy fizycznej lub wymagającej długotrwałego obciążania stóp, zwolnienie będzie odpowiednio dłuższe, aby zapewnić pełny zrost i regenerację.
Od pierwszych kroków do biegania: Realistyczny harmonogram powrotu do aktywności
Powrót do pełnej sprawności po operacji haluksa to proces, który wymaga cierpliwości i konsekwencji. Oto realistyczny harmonogram, który obserwuję u moich pacjentów:
- 0-2 tygodnie: Poruszanie się o kulach, but ortopedyczny, minimalne obciążanie, delikatne ćwiczenia mobilizacyjne.
- 2-6 tygodni: Stopniowe zwiększanie obciążenia, kontynuacja buta ortopedycznego, intensywniejsze ćwiczenia rehabilitacyjne.
- 6-8 tygodni: Zazwyczaj rezygnacja z kul i buta ortopedycznego (po kontroli RTG), przejście na wygodne, szerokie obuwie, kontynuacja rehabilitacji.
- 3 miesiące: Powrót do większości codziennych aktywności, możliwość pływania, jazdy na rowerze.
- 3-6 miesięcy: Pełna sprawność, możliwość uprawiania sportów obciążających stopę (po konsultacji z lekarzem i fizjoterapeutą).
Profilaktyka haluksów: Jak zapobiegać nawrotom i chronić stopy?
Czy haluks może powrócić po operacji? Jak zminimalizować to ryzyko?
To jedno z najczęściej zadawanych pytań. Tak, haluks może powrócić po operacji, choć ryzyko jest znacznie mniejsze niż w przypadku braku interwencji. Moje doświadczenie pokazuje, że kluczem do minimalizacji tego ryzyka jest kontynuacja profilaktyki. Oznacza to przede wszystkim noszenie odpowiedniego obuwia przez całe życie, regularne wykonywanie ćwiczeń wzmacniających mięśnie stopy, a także dbanie o prawidłową masę ciała. Pamiętaj, że operacja koryguje deformację, ale nie eliminuje predyspozycji do jej powstawania.
Przeczytaj również: Co na haluksy do butów? Skuteczne sposoby na ból i komfort
Długofalowa strategia dla zdrowych stóp: Obuwie, ćwiczenia i świadoma pielęgnacja
Długofalowa strategia dla zdrowych stóp to połączenie kilku kluczowych elementów, które powinny stać się Twoimi codziennymi nawykami:
- Odpowiednie obuwie: Zawsze wybieraj buty z szerokim przodem, na niskim obcasie, wykonane z naturalnych i elastycznych materiałów. Unikaj ciasnych i wysokich butów.
- Regularne ćwiczenia: Wykonuj ćwiczenia wzmacniające mięśnie stopy i łydki, które pomogą utrzymać jej prawidłową biomechanikę.
- Indywidualne wkładki ortopedyczne: Jeśli masz płaskostopie poprzeczne lub inne wady stopy, stosuj indywidualnie dobrane wkładki, które zapewnią odpowiednie wsparcie.
- Świadoma pielęgnacja: Regularnie masuj stopy, dbaj o ich nawilżenie i obserwuj wszelkie zmiany.
- Kontrola wagi: Utrzymywanie prawidłowej masy ciała zmniejsza obciążenie stóp.