Kwestia cen leków na rdzeniowy zanik mięśni (SMA) budzi wiele emocji i pytań. Dlaczego terapie takie jak Zolgensma, Spinraza czy Evrysdi kosztują miliony złotych? W tym artykule postaram się rozłożyć na czynniki pierwsze tę złożoną kwestię, wyjaśniając zarówno ekonomiczne, naukowe, jak i systemowe uwarunkowania, które stoją za tak astronomicznymi kwotami. Zrozumienie tych mechanizmów jest kluczowe, aby spojrzeć na problem dostępu do innowacyjnych terapii z szerszej perspektywy.
Leki na SMA są drogie z powodu innowacji, złożoności produkcji i statusu leku sierocego
- Trzy refundowane terapie na SMA w Polsce (Zolgensma, Spinraza, Evrysdi) należą do najdroższych leków na świecie, z ceną Zolgensmy sięgającą około 9 milionów złotych za jednorazową dawkę.
- Główne czynniki wpływające na astronomiczne koszty to gigantyczne nakłady na badania i rozwój (R&D), niezwykła złożoność technologii terapii genowej oraz status "leku sierocego" dla chorób rzadkich.
- Cena jest również ustalana w oparciu o "wartość" leku, który ratuje życie i zapobiega wieloletnim kosztom intensywnej opieki, co jest argumentem producentów.
- Polska jest europejskim liderem, zapewniając pełną refundację wszystkich trzech terapii, a od 2022 roku wszystkie noworodki są objęte badaniami przesiewowymi w kierunku SMA.
- Całkowity koszt refundacji terapii SMA w Polsce w latach 2019-2024 wyniósł niemal 1,5 miliarda złotych, co stanowi znaczące wyzwanie dla budżetu NFZ.

Rdzeniowy zanik mięśni: Czym jest i dlaczego wymaga rewolucyjnego leczenia?
Krótkie wprowadzenie do SMA: Genetyczny wróg neuronów ruchowych
Rdzeniowy zanik mięśni (SMA) to rzadka, ale niezwykle wyniszczająca choroba genetyczna, która atakuje neurony ruchowe w rdzeniu kręgowym. Te komórki nerwowe odpowiadają za przesyłanie sygnałów z mózgu do mięśni, kontrolując ich ruch. Kiedy neurony ruchowe obumierają, prowadzi to do postępującego osłabienia i zaniku mięśni, co w konsekwencji uniemożliwia normalne funkcjonowanie. Ze względu na jej niszczycielski charakter, SMA wymaga rewolucyjnego podejścia do leczenia, które jest w stanie zatrzymać, a nawet odwrócić postęp choroby.
Skutki nieleczonej choroby: Wyścig z czasem o każdy oddech i ruch
Nieleczona choroba SMA ma tragiczne skutki. Pacjenci stopniowo tracą zdolność do samodzielnego poruszania się, siedzenia, a nawet utrzymywania głowy. W miarę postępu choroby pojawiają się poważne problemy z oddychaniem i połykaniem, co często wymaga wsparcia respiratorów i specjalistycznego żywienia. W najcięższych postaciach SMA, zwłaszcza u niemowląt, choroba prowadzi do przedwczesnej śmierci. Dlatego tak kluczowa jest wczesna diagnoza i natychmiastowe wdrożenie leczenia. To prawdziwy wyścig z czasem o każdy dzień życia i sprawności, zanim dojdzie do nieodwracalnych uszkodzeń neuronów.
Trzy terapie w walce z SMA: Poznaj leki dostępne w Polsce
Walka z SMA przeszła w ostatnich latach prawdziwą rewolucję. Jeszcze niedawno choroba ta była wyrokiem, dziś dysponujemy trzema innowacyjnymi terapiami. W Polsce mamy to szczęście, że wszystkie są dostępne i refundowane. Przyjrzyjmy się im bliżej.
Zolgensma: Jednorazowy "strzał życia" za 9 milionów złotych
Zolgensma (onasemnogen abeparwowek) to prawdziwy przełom w medycynie jednorazowa terapia genowa podawana dożylnie. Jej orientacyjna cena, około 9 milionów złotych, czyni ją jednym z najdroższych leków na świecie. W Polsce Zolgensma jest refundowana od września 2022 roku, ale z pewnym ograniczeniem: jest przeznaczona dla dzieci do 6. miesiąca życia, u których chorobę wykryto w ramach programu badań przesiewowych noworodków. To pokazuje, jak ważna jest wczesna interwencja, aby terapia mogła przynieść najlepsze rezultaty.
Spinraza: Pierwszy przełom w leczeniu, wymagający regularnych podań
Spinraza (nusinersen) była pierwszym zarejestrowanym lekiem na SMA i to ona zapoczątkowała erę skutecznego leczenia tej choroby. W przeciwieństwie do Zolgensmy, Spinraza wymaga regularnych podań dooponowych, czyli bezpośrednio do płynu mózgowo-rdzeniowego, przez punkcję lędźwiową, co cztery miesiące. To oznacza konieczność częstych wizyt w szpitalu. W Polsce Spinraza jest refundowana od stycznia 2019 roku i co ważne, jest dostępna dla wszystkich pacjentów z SMA, niezależnie od wieku i typu choroby, co było ogromnym krokiem naprzód dla polskiej medycyny.
Evrysdi: Wygoda codziennej terapii w warunkach domowych
Evrysdi (rysdyplam) to trzecia z dostępnych terapii, która wyróżnia się wygodą stosowania. Jest to lek doustny, przyjmowany codziennie w domu, co znacząco poprawia komfort życia pacjentów i ich rodzin. Obecnie dostępny jest w formie proszku do sporządzania roztworu, ale planowane jest wprowadzenie tabletek od stycznia 2026 roku, co jeszcze bardziej ułatwi jego przyjmowanie. W Polsce Evrysdi jest refundowany od września 2022 roku w ramach programu lekowego B. 102, oferując pacjentom kolejną, mniej inwazyjną opcję leczenia.
Rozkładamy cenę na czynniki pierwsze: Co kryje się za milionami złotych?
Milionowe kwoty za leki na SMA budzą naturalne zdziwienie i oburzenie. Jednak za tą ceną kryje się wiele złożonych czynników, które postaram się Państwu przybliżyć. To nie tylko koszt substancji czynnej, ale cała skomplikowana ścieżka od laboratorium do pacjenta.
Koszt innowacji: Gigantyczne nakłady na badania i rozwój
Opracowanie tak zaawansowanych technologii, jak terapia genowa, to proces niezwykle długi i kosztowny. Firmy farmaceutyczne inwestują miliardy dolarów w wieloletnie badania i rozwój (R&D), które obejmują etapy laboratoryjne, badania na zwierzętach, a następnie rygorystyczne badania kliniczne na ludziach. Tylko niewielki procent testowanych substancji ostatecznie trafia na rynek. Te gigantyczne nakłady na R&D, połączone z ryzykiem niepowodzenia, są jednym z głównych czynników wpływających na cenę leków na SMA.
Terapia genowa: Jak skomplikowana technologia winduje cenę?
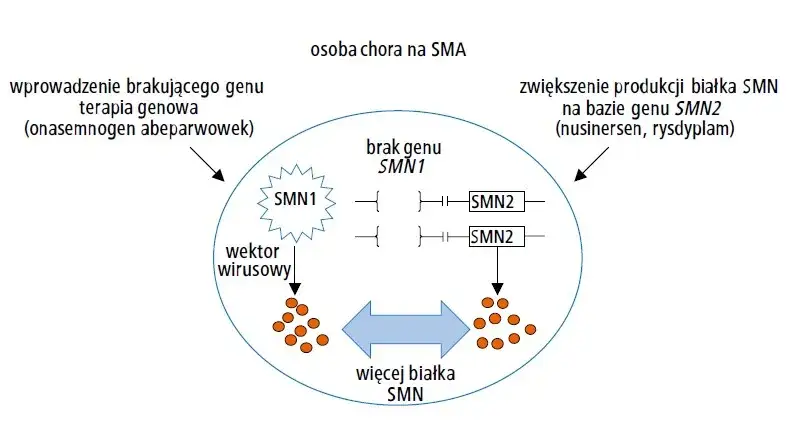
Przykład Zolgensmy doskonale ilustruje złożoność technologii terapii genowej. Lek ten wykorzystuje zmodyfikowanego wirusa (tzw. wektor AAV9), który służy jako "dostarczyciel" prawidłowej kopii genu SMN1 do komórek nerwowych pacjenta. Produkcja takiego preparatu to nie tylko hodowla wirusów, ale także ich modyfikacja, oczyszczanie i kontrola jakości, która musi być absolutnie bezbłędna. Cały proces jest niezwykle skomplikowany, czasochłonny i wymaga specjalistycznych laboratoriów oraz wysoko wykwalifikowanej kadry, co bezpośrednio przekłada się na wysokie koszty.
Ekonomia chorób rzadkich: Dlaczego "lek sierocy" musi być drogi?
SMA to choroba rzadka, określana mianem "choroby sierocej". W Polsce diagnozuje się około 50 nowych przypadków rocznie. Leki przeznaczone dla tak niewielkiej grupy pacjentów nazywane są "lekami sierocymi" (Orphan Drugs). Firmy farmaceutyczne argumentują, że aby odzyskać inwestycje w R&D i utrzymać rentowność, muszą ustalać bardzo wysoką cenę jednostkową leku. Przy małej liczbie pacjentów, którzy mogą skorzystać z terapii, wysoka cena jest, według producentów, jedynym sposobem na pokrycie kosztów i dalsze inwestowanie w badania nad innymi rzadkimi chorobami.
Wartość kontra cena: Czy da się wycenić uratowane życie?
W przypadku leków na SMA często stosuje się model "ceny opartej na wartości" (Value-Based Pricing). Producenci argumentują, że jednorazowa terapia, która ratuje życie, zapobiega wieloletnim kosztom intensywnej opieki, hospitalizacji, rehabilitacji i znacząco poprawia jakość życia pacjenta, ma nieocenioną wartość. Z perspektywy systemu ochrony zdrowia, uniknięcie tych długoterminowych kosztów, które w sumie mogłyby przewyższyć cenę leku, jest silnym argumentem za jego wysoką wartością. To dylemat etyczny i ekonomiczny: jak wycenić życie i zdrowie, które dzięki terapii staje się możliwe?
Wycena terapii genowych to złożony proces, który uwzględnia nie tylko koszty produkcji i badań, ale przede wszystkim długoterminowe korzyści dla pacjenta i systemu zdrowia, w tym uniknięcie kosztów opieki paliatywnej i rehabilitacji.
Polska na tle Europy: Dostęp do leczenia SMA w naszym kraju
Patrząc na sytuację w Polsce, muszę przyznać, że nasz kraj zrobił ogromny postęp w zapewnianiu dostępu do leczenia SMA. To historia, która pokazuje, jak determinacja pacjentów, lekarzy i decydentów może przynieść realne zmiany.
Program lekowy B. 102: Jak działa system refundacji leków na SMA?
W Polsce leczenie SMA jest realizowane w ramach programu lekowego B. 102. Jestem dumny, że mogę powiedzieć, iż Polska jest obecnie jednym z liderów w Europie, zapewniając pacjentom dostęp do wszystkich trzech zarejestrowanych terapii na SMA w ramach refundacji Narodowego Funduszu Zdrowia. To ogromne osiągnięcie, które gwarantuje, że żadne dziecko ani dorosły z SMA nie zostanie pozbawiony szansy na leczenie z powodu braku środków. Warto jednak zauważyć, że całkowity koszt refundacji tych terapii w latach 2019-2024 wyniósł niemal 1,5 miliarda złotych, co jest znaczącym obciążeniem dla budżetu NFZ.
Od zbiórek publicznych do pełnej refundacji: Historia walki o dostęp do leczenia
Pamiętam czasy, kiedy dostęp do leków na SMA, zwłaszcza Zolgensmy, był możliwy jedynie dzięki masowym zbiórkom publicznym. Historie małych pacjentów i ich rodzin, które walczyły o miliony złotych na leczenie, poruszały całą Polskę. Te zbiórki stały się symbolem walki o dostęp do innowacyjnych terapii i wywarły ogromną presję na decydentów. To dzięki tej determinacji i solidarności społecznej udało się doprowadzić do pełnej refundacji, co jest dowodem na to, że społeczeństwo potrafi mobilizować się w obliczu tak poważnych wyzwań.
Badania przesiewowe noworodków: Klucz do skuteczności terapii
Od 2022 roku wszystkie noworodki w Polsce są objęte badaniami przesiewowymi w kierunku SMA. To absolutnie kluczowe dla skuteczności terapii. Wczesne wykrycie choroby, jeszcze zanim pojawią się pierwsze objawy i dojdzie do nieodwracalnych uszkodzeń neuronów, umożliwia natychmiastowe wdrożenie leczenia. Moje doświadczenie pokazuje, że im wcześniej rozpocznie się terapię, tym lepsze są rokowania i tym większa szansa na normalne funkcjonowanie dziecka. To inwestycja, która procentuje zdrowiem i jakością życia.
Jaka przyszłość czeka leczenie SMA? Wyzwania i perspektywy
Mimo ogromnych postępów, leczenie SMA wciąż stawia przed nami nowe wyzwania. Przyszłość tej terapii będzie zależała od wielu czynników, zarówno ekonomicznych, jak i naukowych.
Rosnące koszty a budżet NFZ: Dylematy systemu ochrony zdrowia
Rosnące koszty innowacyjnych terapii na SMA, a także na inne rzadkie choroby, stanowią ogromne wyzwanie dla budżetu Narodowego Funduszu Zdrowia. System ochrony zdrowia stoi przed trudnymi dylematami: jak zapewnić dostęp do drogich, ale ratujących życie leków dla wszystkich potrzebujących pacjentów, jednocześnie zachowując stabilność finansową? To wymaga ciągłych negocjacji z producentami, poszukiwania efektywnych modeli finansowania i priorytetyzacji wydatków. Jako ekspert widzę, że to niekończąca się debata, która będzie kształtować przyszłość medycyny.
Przeczytaj również: Lewotyroksyna a waga: Czy leki na tarczycę odchudzają?
Czy ceny leków na SMA mogą spaść w przyszłości?
Zastanawiam się, czy ceny leków na SMA mogą spaść w przyszłości. Jest kilka czynników, które mogłyby na to wpłynąć. Po pierwsze, pojawienie się nowych, konkurencyjnych terapii zawsze zwiększa presję na obniżenie cen. Po drugie, wygaśnięcie patentów na obecne leki otworzyłoby drogę dla tańszych zamienników. Po trzecie, negocjacje cenowe na poziomie międzynarodowym, gdzie kraje wspólnie wywierają nacisk na producentów, mogą przynieść efekty. Wreszcie, rozwój bardziej efektywnych i tańszych metod produkcji terapii genowych również mógłby przyczynić się do obniżenia kosztów. Mam nadzieję, że te czynniki zadziałają na korzyść pacjentów w nadchodzących latach.