Artykuł stanowi kompleksowy przewodnik po leczeniu półpaśca, skupiając się na kluczowych lekach przeciwwirusowych, strategiach łagodzenia bólu oraz metodach pielęgnacji skóry. Dowiesz się, dlaczego szybka reakcja jest kluczowa i jakie opcje terapeutyczne są dostępne, aby skutecznie zwalczyć chorobę i zapobiec powikłaniom.
Skuteczne leczenie półpaśca kluczowe leki przeciwwirusowe i strategie łagodzenia bólu
- Podstawą terapii są doustne leki przeciwwirusowe (acyklowir, walacyklowir, famcyklowir), dostępne wyłącznie na receptę, które należy rozpocząć w ciągu 72 godzin od pojawienia się wysypki.
- Ból, będący dominującym objawem, łagodzi się lekami bez recepty (paracetamol, NLPZ) lub na receptę (słabe opioidy, pregabalina, gabapentyna w przypadku bólu neuropatycznego).
- Leczenie miejscowe ma na celu łagodzenie świądu, wysuszanie pęcherzyków i zapobieganie nadkażeniom bakteryjnym za pomocą aerozoli i pianek odkażających.
- Neuralgia popółpaścowa (PHN) to najczęstsze powikłanie, leczone specjalistycznymi lekami przeciwpadaczkowymi i przeciwdepresyjnymi, a także plastrami z lidokainą/kapsaicyną.
- W profilaktyce półpaśca kluczową rolę odgrywa szczepionka Shingrix, wysoce skuteczna w zapobieganiu chorobie, szczególnie u osób po 50. roku życia.
- Pilna wizyta u lekarza jest konieczna w przypadku półpaśca ocznego, usznego oraz innych objawów alarmowych.
Dlaczego szybka diagnoza i leczenie półpaśca są kluczowe?
Jako lekarz, zawsze podkreślam, że wczesne rozpoznanie półpaśca i natychmiastowe rozpoczęcie leczenia to absolutna podstawa. Szczególnie ważne jest, aby terapia przeciwwirusowa została wdrożona w ciągu pierwszych 72 godzin od wystąpienia wysypki. Dlaczego? Ponieważ to okno czasowe jest decydujące dla skuteczności leków przeciwwirusowych. Szybka interwencja pozwala nie tylko skrócić czas trwania choroby i zmniejszyć nasilenie objawów, ale co najważniejsze, minimalizuje ryzyko poważnych powikłań, takich jak uciążliwa neuralgia popółpaścowa, która potrafi znacząco obniżyć jakość życia na długie miesiące, a nawet lata.
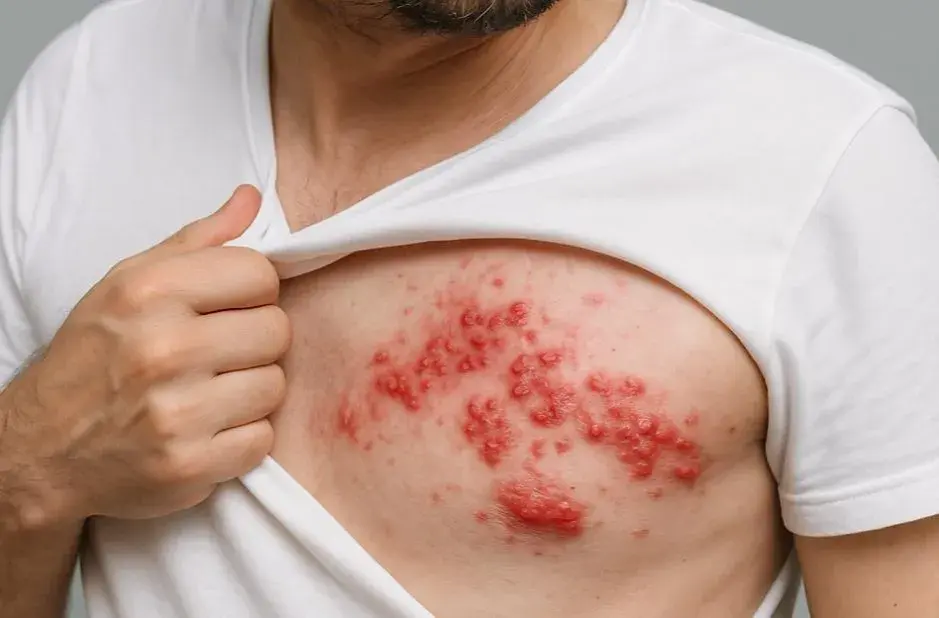
Półpasiec to nie zwykła wysypka: zrozumienie przeciwnika
Półpasiec, choć na pierwszy rzut oka może przypominać zwykłą wysypkę, jest znacznie bardziej złożoną i bolesną dolegliwością. To choroba wirusowa wywołana przez wirusa VZV (Varicella-zoster virus) tego samego, który odpowiada za ospę wietrzną. Po przechorowaniu ospy wirus pozostaje w uśpieniu w zwojach nerwowych i może uaktywnić się po latach, zwłaszcza w okresach osłabienia odporności, stresu czy w podeszłym wieku. Charakteryzuje się nie tylko specyficznymi zmianami skórnymi w postaci pęcherzyków, ale przede wszystkim silnym, często palącym lub przeszywającym bólem neuropatycznym, który jest bezpośrednim wynikiem uszkodzenia nerwów przez wirusa. Zrozumienie tego jest kluczowe, aby podejść do leczenia z odpowiednią powagą.
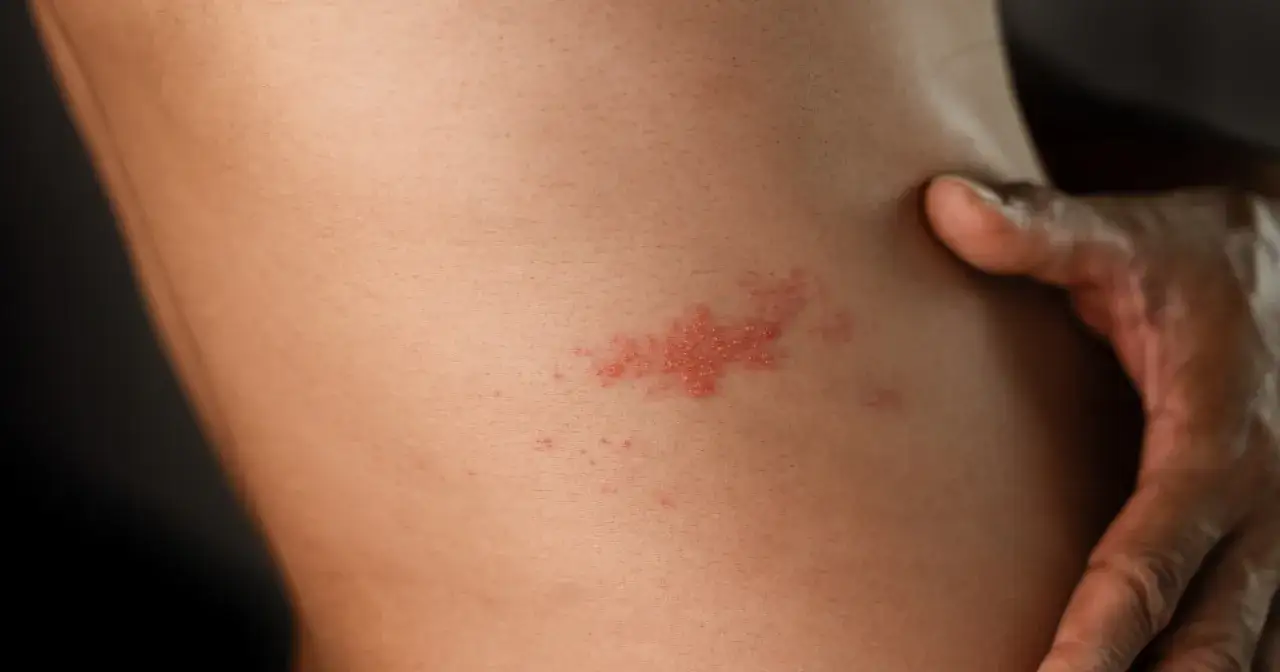
Fundament leczenia: leki przeciwwirusowe, które musisz znać
Kiedy mówimy o leczeniu półpaśca, leki przeciwwirusowe stanowią absolutną podstawę. To one są naszym głównym orężem w walce z wirusem VZV. Ich mechanizm działania polega na hamowaniu namnażania się wirusa, co jest kluczowe dla skrócenia czasu trwania choroby, zmniejszenia nasilenia wysypki i bólu, a także, co niezwykle istotne, redukcji ryzyka powikłań. Bez nich leczenie półpaśca byłoby znacznie trudniejsze i mniej skuteczne.
Acyklowir: klasyka w walce z wirusem
Acyklowir to najstarszy i najczęściej stosowany lek przeciwwirusowy w terapii półpaśca. Jest to sprawdzona substancja, która od lat pomaga pacjentom. Wymaga jednak dość częstego podawania zazwyczaj 5 razy na dobę, co dla niektórych pacjentów może być wyzwaniem. Mimo to, jego skuteczność w odpowiednio wczesnym stadium choroby jest niezaprzeczalna.
Walacyklowir i famcyklowir: nowocześniejsze i wygodniejsze alternatywy
W ostatnich latach medycyna poszła naprzód, oferując nam nowocześniejsze pochodne acyklowiru, takie jak walacyklowir i famcyklowir. To, co je wyróżnia, to przede wszystkim lepsza biodostępność. Oznacza to, że organizm lepiej je przyswaja, co przekłada się na wygodniejsze dawkowanie. Przykładowo, walacyklowir zazwyczaj przyjmuje się tylko 3 razy na dobę. Taka prostota schematu leczenia może znacząco zwiększyć komfort pacjenta i poprawić przestrzeganie zaleceń terapeutycznych, co w efekcie prowadzi do lepszych wyników.
Zasada 72 godzin: dlaczego czas odgrywa kluczową rolę w skuteczności terapii?
Powtórzę to jeszcze raz, bo to naprawdę ważne: zasada "72 godzin" to złota reguła w leczeniu półpaśca. Rozpoczęcie terapii przeciwwirusowej w tym oknie czasowym od pojawienia się wysypki znacząco, a wręcz drastycznie, zwiększa jej skuteczność. Dlaczego? Ponieważ w tym początkowym okresie wirus najintensywniej się namnaża. Leki przeciwwirusowe działają najlepiej właśnie wtedy, hamując replikację wirusa. Opóźnienie leczenia może prowadzić do gorszych wyników, dłuższego utrzymywania się objawów, a przede wszystkim do znacznie większego ryzyka rozwoju neuralgii popółpaścowej powikłania, którego każdy pacjent chce uniknąć.
Czy leki przeciwwirusowe na półpasiec można dostać bez recepty?
Odpowiedź jest jednoznaczna: nie. Wszystkie wymienione leki przeciwwirusowe acyklowir, walacyklowir i famcyklowir są w Polsce dostępne wyłącznie na receptę. To decyzja lekarza, który po ocenie stanu pacjenta i nasilenia choroby, dobierze odpowiedni lek i dawkowanie. Standardowy czas trwania terapii to zazwyczaj 7 dni. Warto również wiedzieć, że w ciężkich przypadkach, na przykład u osób z obniżoną odpornością lub przy półpaścu ocznym, acyklowir może być podawany dożylnie w warunkach szpitalnych, co wymaga jeszcze szybszej interwencji medycznej.
Jak skutecznie walczyć z bólem? Przegląd leków przeciwbólowych
Ból w przebiegu półpaśca to często dominujący i najbardziej uciążliwy objaw, który potrafi znacząco utrudnić codzienne funkcjonowanie. Dlatego też skuteczne leczenie przeciwbólowe jest absolutnie kluczowym elementem terapii. Musimy pamiętać, że leczenie bólu jest wielopoziomowe i dostosowuje się je w zależności od nasilenia dolegliwości od leków dostępnych bez recepty, po silniejsze preparaty wymagające konsultacji z lekarzem.
Pierwsza linia obrony: Paracetamol i ibuprofen (NLPZ) z domowej apteczki
W przypadku bólu o łagodnym lub umiarkowanym nasileniu, często możemy sięgnąć po leki dostępne bez recepty. Mówię tu o paracetamolu oraz niesteroidowych lekach przeciwzapalnych (NLPZ), takich jak ibuprofen czy deksketoprofen. Są one skuteczne w początkowej fazie choroby i w łagodzeniu mniej intensywnych dolegliwości. Warto jednak pamiętać, aby stosować je zgodnie z zaleceniami producenta i nie przekraczać maksymalnych dawek.
Kiedy ból staje się nie do zniesienia: leki na receptę, o które może zadecydować lekarz
Jeśli ból staje się silniejszy i preparaty bez recepty nie przynoszą ulgi, konieczna jest wizyta u lekarza. W takich sytuacjach specjaliści mogą zadecydować o przepisaniu silniejszych leków przeciwbólowych, dostępnych wyłącznie na receptę. Do tej grupy zaliczamy między innymi słabe opioidy, takie jak tramadol czy kodeina. Są one znacznie skuteczniejsze w zwalczaniu intensywnego bólu, jednak ich stosowanie wymaga ścisłego nadzoru medycznego.
Ból neuropatyczny, cichy wróg: rola pregabaliny i gabapentyny
Półpasiec często wiąże się z charakterystycznym bólem neuropatycznym, czyli bólem wynikającym z uszkodzenia nerwów. W jego leczeniu, a także w zapobieganiu neuralgii popółpaścowej (PHN), kluczową rolę odgrywają leki takie jak pregabalina, gabapentyna czy amitryptylina. To są preparaty, które działają na specyficzne mechanizmy bólu nerwowego i są niezwykle ważne w długoterminowej kontroli dolegliwości. W najcięższych przypadkach, gdy ból jest wyjątkowo oporny na leczenie, lekarz może rozważyć zastosowanie silnych opioidów, na przykład buprenorfiny w plastrach, które zapewniają stałe uwalnianie substancji czynnej i długotrwałą ulgę.
Pielęgnacja skóry i leczenie miejscowe: co stosować na wysypkę?
Poza leczeniem ogólnoustrojowym, równie ważna jest właściwa pielęgnacja skóry i leczenie miejscowe. Głównym celem tych działań jest łagodzenie świądu, który bywa bardzo dokuczliwy, wysuszanie pęcherzyków, co przyspiesza ich gojenie, oraz zapobieganie nadkażeniom bakteryjnym. Odpowiednia pielęgnacja może znacząco poprawić komfort pacjenta i przyspieszyć proces zdrowienia.
Aerozole i pianki odkażające: bezpieczne i skuteczne preparaty bez recepty
Z mojego doświadczenia wynika, że bardzo pomocne w pielęgnacji zmian skórnych są dostępne bez recepty aerozole i pianki. Preparaty te często zawierają substancje takie jak oktenidyna czy fenoksyetanol, które działają odkażająco, wysuszająco i chłodząco. Aplikuje się je bezpośrednio na wysypkę, co przynosi ulgę w świądzie i pomaga w utrzymaniu higieny zmienionej chorobowo skóry. Są łatwe w użyciu i zazwyczaj dobrze tolerowane.
Gencjana i inne tradycyjne metody: czy nadal warto je stosować?
Wielu pacjentów pamięta roztwory wodne gencjany jako tradycyjną metodę leczenia miejscowego. Faktycznie, gencjana ma pewne właściwości odkażające i wysuszające. Można ją stosować, jednak warto mieć na uwadze, że intensywnie brudzi ubrania i skórę, co dla wielu osób jest sporym minusem. Obecnie na rynku dostępne są nowocześniejsze i bardziej estetyczne preparaty, które oferują podobne, a często lepsze efekty bez niepożądanych skutków w postaci fioletowych plam.
Czego unikać? Błędy w pielęgnacji, które mogą prowadzić do nadkażeń bakteryjnych
Chciałbym przestrzec przed kilkoma powszechnymi błędami w pielęgnacji. Przede wszystkim, nie zaleca się stosowania pudrów płynnych ani maści na świeże, sączące zmiany skórne w przebiegu półpaśca. Preparaty te mogą tworzyć na skórze warstwę, która utrudnia dostęp powietrza, sprzyja gromadzeniu się wilgoci i stanowi idealne środowisko dla rozwoju bakterii. To z kolei może prowadzić do nadkażeń bakteryjnych, co znacznie komplikuje leczenie i wydłuża proces gojenia. Zawsze dążymy do tego, aby zmiany skórne były suche i czyste.
Kiedy potrzebna jest maść z antybiotykiem? Sygnały alarmowe
Maść lub krem z antybiotykiem to preparaty, które są przepisywane przez lekarza wyłącznie w przypadku stwierdzenia nadkażenia bakteryjnego pęcherzyków. Nie stosujemy ich profilaktycznie. Sygnały, które mogą wskazywać na konieczność zastosowania antybiotyku miejscowego, to między innymi: narastające zaczerwienienie i obrzęk wokół zmian, pojawienie się ropnej wydzieliny, silny ból, który nie ustępuje, a także gorączka. W przypadku zaobserwowania takich objawów, należy niezwłocznie skonsultować się z lekarzem.
Neuralgia popółpaścowa (PHN): najczęstsze powikłanie i sposoby jego leczenia
Neuralgia popółpaścowa (PHN) to bez wątpienia najczęstsze i najbardziej uciążliwe powikłanie półpaśca, z którym niestety często spotykam się w swojej praktyce. Definiujemy ją jako ból utrzymujący się ponad 3 miesiące po ustąpieniu wysypki. To nie jest zwykły ból, ale przewlekła dolegliwość, która potrafi znacząco obniżyć jakość życia. Szacuje się, że dotyka ona nawet 20-30% pacjentów, a ryzyko to znacząco wzrasta z wiekiem, szczególnie u osób starszych.
Czym jest neuralgia i kogo dotyczy najczęściej?
Neuralgia popółpaścowa to rodzaj przewlekłego bólu nerwowego, który pojawia się w miejscu, gdzie wcześniej występowała wysypka półpaścowa. Ból ten może mieć charakter palący, kłujący, przeszywający, a nawet piekący i często jest opisywany jako nie do zniesienia. Najczęściej dotyczy on osób starszych, po 50. roku życia, a także pacjentów z osłabioną odpornością. Im starszy pacjent i im cięższy przebieg półpaśca, tym większe ryzyko rozwoju PHN. To dlatego tak ważne jest wczesne i agresywne leczenie przeciwwirusowe.
Specjalistyczne leki na przewlekły ból nerwowy
- Gabapentyna i pregabalina: To leki przeciwpadaczkowe, które są uznawane za pierwszą linię w leczeniu bólu neuropatycznego. Działają poprzez modulowanie aktywności nerwowej, co pomaga zmniejszyć odczuwanie bólu.
- Amitryptylina: Ten trójpierścieniowy lek przeciwdepresyjny również wykazuje wysoką skuteczność w łagodzeniu przewlekłego bólu nerwowego, w tym neuralgii popółpaścowej.
Te leki są kluczowe w terapii PHN i często wymagają indywidualnego dostosowania dawki przez lekarza, aby osiągnąć optymalny efekt terapeutyczny przy minimalnych skutkach ubocznych.
Plastry z lidokainą i kapsaicyną jako uzupełnienie terapii
W uzupełnieniu terapii farmakologicznej, w leczeniu neuralgii popółpaścowej często stosujemy również plastry z lidokainą lub kapsaicyną. Plastry z lidokainą działają miejscowo znieczulająco, blokując przewodnictwo nerwowe w skórze. Natomiast plastry z kapsaicyną (substancją pochodzącą z papryczki chili) działają poprzez desensytyzację receptorów bólowych, co z czasem prowadzi do zmniejszenia odczuwania bólu. Są to cenne metody wspomagające, które mogą przynieść znaczną ulgę pacjentom.
Profilaktyka jest lepsza niż leczenie: co musisz wiedzieć o szczepieniach?
Jako lekarz, zawsze powtarzam, że profilaktyka jest kluczem do zdrowia. W przypadku półpaśca, na szczęście, mamy bardzo skuteczne narzędzie w postaci szczepień. Cieszę się, że w Polsce rośnie świadomość na temat szczepień ochronnych przeciwko tej chorobie, ponieważ to najlepszy sposób, aby uniknąć cierpienia i powikłań.
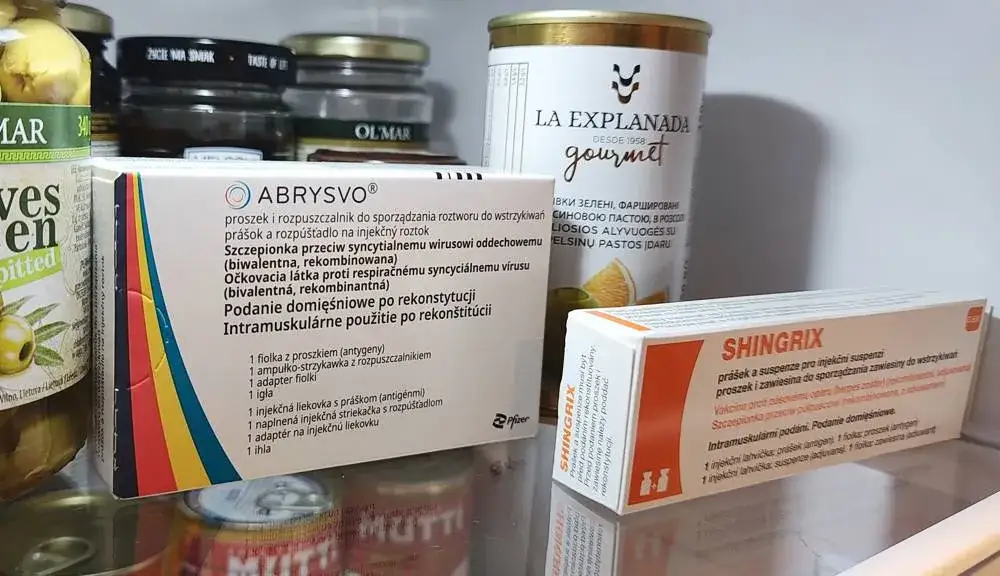
Szczepionka Shingrix: przełom w zapobieganiu półpaścowi
Prawdziwym przełomem w zapobieganiu półpaścowi jest szczepionka rekombinowana o nazwie Shingrix. To nowoczesny preparat, który cechuje się niezwykle wysoką skutecznością powyżej 90% w zapobieganiu zachorowaniom. To imponujący wynik, który daje realną szansę na uniknięcie tej bolesnej choroby.
Kto powinien rozważyć szczepienie i dlaczego jest tak skuteczne?
Szczepienie przeciwko półpaścowi jest szczególnie zalecane osobom po 50. roku życia, ponieważ to właśnie w tej grupie wiekowej ryzyko zachorowania i rozwoju powikłań jest najwyższe. Jednak warto je rozważyć także u młodszych osób z osłabioną odpornością. Skuteczność szczepionki Shingrix wynika z jej innowacyjnego składu, który stymuluje silną i długotrwałą odpowiedź immunologiczną. Dzięki temu organizm jest znacznie lepiej przygotowany do walki z wirusem VZV, jeśli ten zdecyduje się na reaktywację. Należy pamiętać, że jest to szczepionka zalecana, ale pełnopłatna, co oznacza, że pacjent ponosi jej koszt. Mimo to, uważam, że jest to inwestycja w zdrowie i komfort życia, która zdecydowanie się opłaca.
Kiedy wizyta u lekarza jest absolutnie konieczna?
Choć wiele informacji na temat półpaśca jest dostępnych, są sytuacje, w których wizyta u lekarza jest nie tylko zalecana, ale wręcz absolutnie konieczna i nie można jej odkładać. Ignorowanie pewnych objawów może prowadzić do poważnych, a nawet trwałych konsekwencji.
Półpasiec oczny i uszny: groźne postacie choroby wymagające pilnej interwencji
Szczególnie groźnymi postaciami choroby są półpasiec oczny i półpasiec uszny. Wirus VZV, atakując nerwy w tych okolicach, może prowadzić do poważnych uszkodzeń. Półpasiec oczny (zajęcie gałęzi ocznej nerwu trójdzielnego) może skutkować trwałym uszkodzeniem wzroku, a nawet ślepotą, jeśli leczenie nie zostanie wdrożone natychmiast. Podobnie półpasiec uszny może prowadzić do niedosłuchu, zawrotów głowy, a nawet porażenia nerwu twarzowego. W takich przypadkach często konieczne jest podawanie acyklowiru dożylnie w szpitalu, co podkreśla pilność interwencji medycznej.
Przeczytaj również: Preato: Lek na ból, lęk, padaczkę? Co musisz wiedzieć!
Objawy alarmowe, których nie możesz zignorować
Poniżej przedstawiam listę objawów i sytuacji, które powinny skłonić Cię do natychmiastowej konsultacji z lekarzem:
- Wysypka w okolicy oka lub ucha.
- Silny, narastający ból, nieustępujący po lekach bez recepty.
- Rozległe zmiany skórne lub pojawienie się nowych pęcherzyków po kilku dniach leczenia.
- Gorączka, dreszcze lub inne objawy ogólnoustrojowe.
- Podejrzenie nadkażenia bakteryjnego zmian skórnych (zaczerwienienie, obrzęk, ropa).
- Osłabiona odporność (np. w wyniku chorób przewlekłych, leczenia immunosupresyjnego).
W każdym z tych przypadków liczy się czas. Nie zwlekaj, profesjonalna pomoc medyczna jest niezbędna.