Ten artykuł szczegółowo wyjaśnia, jak objawia się ból związany z haluksem, jakie są jego rodzaje i gdzie dokładnie może występować. Poznaj sygnały, które wysyła Twoje ciało, aby lepiej zrozumieć swoje dolegliwości i wiedzieć, kiedy należy zwrócić się o pomoc do specjalisty.
Jak boli haluks? Rodzaje bólu i objawy towarzyszące deformacji
- Ból haluksa najczęściej lokalizuje się w okolicy stawu dużego palca i może być ostry, rwący, tępy lub piekący.
- Dolegliwości nasilają się podczas chodzenia, stania, noszenia ciasnego obuwia, a w zaawansowanych stadiach występują także w spoczynku i w nocy.
- Bólowi często towarzyszy stan zapalny (zaczerwienienie, obrzęk, ucieplenie), odciski, modzele, a także drętwienie palców.
- Deformacja może prowadzić do bólu w innych częściach stopy (metatarsalgia), problemów z drugim palcem, a nawet dolegliwości w kolanach i kręgosłupie.
- Pilna konsultacja z lekarzem jest konieczna przy stałym, narastającym bólu, ograniczonej ruchomości palucha lub drętwieniu.
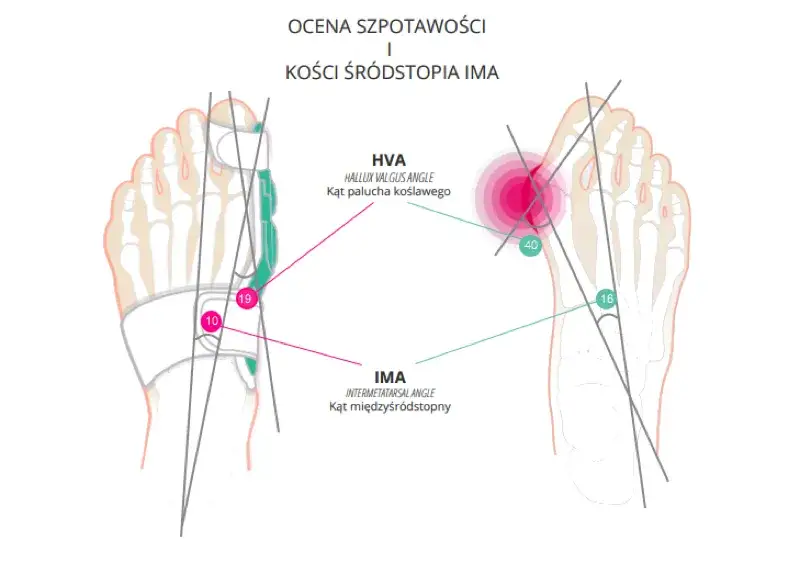
Czy to haluks? Rozpoznaj sygnały alarmowe stopy
Pierwszym i najbardziej charakterystycznym objawem haluksa, który skłania pacjentów do poszukiwania pomocy, jest ból w okolicy dużego palca stopy. Zazwyczaj odczuwam go jako zlokalizowany wokół stawu śródstopno-paliczkowego, czyli tam, gdzie paluch łączy się ze śródstopiem. Ból ten wynika głównie z drażnienia wystającej głowy pierwszej kości śródstopia, która pod wpływem deformacji staje się bardziej widoczna i podatna na ucisk, zwłaszcza ze strony obuwia.
- Zaczerwienienie i obrzęk: Często dolegliwościom bólowym towarzyszy stan zapalny kaletki maziowej, objawiający się wyraźnym zaczerwienieniem skóry wokół stawu.
- Ucieplenie skóry: Dotykając bolącego miejsca, można wyczuć, że skóra jest cieplejsza niż w innych częściach stopy.
- Tkliwość na dotyk: Nawet lekki ucisk na zmieniony staw może wywołać silny ból.
- Bolesne zgrubienia, modzele i odciski: W wyniku ciągłego tarcia i ucisku obuwia na wystającą kość, na skórze tworzą się twarde, bolesne zgrubienia, modzele, a nawet odciski, które dodatkowo potęgują dyskomfort.
Deformacja stopy w przypadku haluksa to proces postępujący. Na początku może to być jedynie łagodny dyskomfort, który pojawia się sporadycznie, na przykład po długim dniu w niewygodnych butach. Z czasem jednak paluch zaczyna coraz bardziej odchylać się w stronę pozostałych palców, a głowa pierwszej kości śródstopia staje się coraz bardziej widoczna i wystająca. Ta widoczna zmiana kształtu stopy nie tylko jest problemem estetycznym, ale przede wszystkim prowadzi do coraz większych trudności w doborze obuwia i nasilenia dolegliwości bólowych, co znacząco wpływa na komfort codziennego funkcjonowania.
Jak dokładnie odczuwasz ból haluksa?
Charakter bólu związanego z haluksem może być różnorodny i ewoluuje wraz z postępem deformacji. Na początkowym etapie często pojawia się ból ostry i kłujący, który odczuwam przy każdym kroku, szczególnie gdy noszę źle dobrane obuwie, które uciska na wystający staw. To uczucie jest jak wbicie szpilki, które przypomina o sobie z każdym obciążeniem stopy.
Po długim dniu spędzonym na nogach, intensywnym wysiłku fizycznym czy długotrwałej aktywności, ból może przybrać charakter tępy i pulsujący. To uczucie ciężkości i rozsadzania, które narasta z każdą godziną obciążenia, a ulgę przynosi dopiero odpoczynek i uniesienie stóp. W takich momentach czuję, że stopa jest zmęczona i przeciążona.
W zaawansowanych stadiach haluksa dolegliwości stają się znacznie bardziej uciążliwe. Ból może być rwący i piekący, a co gorsza, pojawiać się nawet w spoczynku. To sygnał, że stan zapalny jest już bardzo zaawansowany, a deformacja na tyle duża, że uciska na okoliczne tkanki i nerwy, niezależnie od obciążenia.
Niestety, haluks potrafi budzić ze snu. Nocny ból wynika często z utrzymującego się stanu zapalnego, który staje się bardziej odczuwalny, gdy ciało jest w spoczynku i nie ma innych bodźców rozpraszających uwagę. Dodatkowo, nieprawidłowe ułożenie stopy podczas snu może zwiększać nacisk na zdeformowany staw, co potęguje dolegliwości. Aby złagodzić ten nocny dyskomfort, polecam stosowanie ortez korekcyjnych na noc, które utrzymują paluch w prawidłowej pozycji, a także zimnych okładów i delikatnego masażu stopy przed snem, co może przynieść ulgę i poprawić jakość snu.
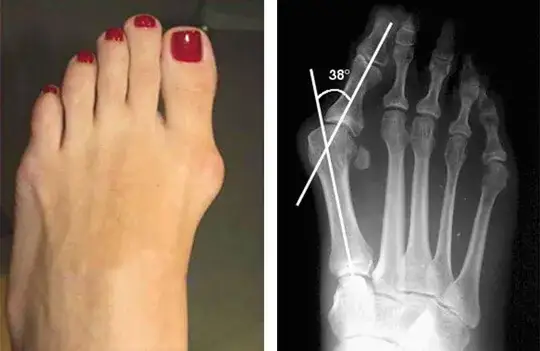
Ból haluksa gdzie jeszcze może promieniować?
Haluks to nie tylko problem dużego palca. Ból z nim związany może promieniować na całą stopę, a nawet dalej. Często spotykam się z dolegliwościami określanymi jako metatarsalgia, czyli ból podeszwy stopy, szczególnie w okolicy głów kości śródstopia. Wynika to z nieprawidłowego rozłożenia ciężaru ciała i przeciążenia przedniej części stopy. Pacjenci zgłaszają również drętwienie i mrowienie palców, co jest efektem ucisku na nerwy, które przebiegają w tej okolicy.
Bardzo częstym problemem towarzyszącym haluksom jest deformacja drugiego palca. Paluch, odchylając się w stronę pozostałych palców, dosłownie "wypycha" drugi palec z jego naturalnej pozycji. Może to prowadzić do powstania tzw. palca młotkowatego lub szponiastego, co generuje dodatkowy ból, odciski na grzbiecie palca (od obuwia) oraz pod jego główką.
Co więcej, haluks może wywołać prawdziwy "efekt domina" w całym układzie ruchu. Zmieniając biomechanikę chodu w celu uniknięcia bólu dużego palca, nieświadomie obciążamy inne części ciała. To z kolei prowadzi do przeciążeń i bólu w stawie skokowym, kolanach, biodrach, a nawet w kręgosłupie. Widziałem wielu pacjentów, którzy przyszli z bólem pleców, a jego pierwotną przyczyną okazał się nieleczony haluks. To pokazuje, jak ważne jest kompleksowe podejście do problemu.
Co nasila ból haluksa?
Z mojego doświadczenia wynika, że jednym z głównych winowajców nasilających ból haluksa jest źle dobrane obuwie. Buty na wysokim obcasie, które przenoszą ciężar ciała na przód stopy, oraz te z wąskimi noskami, które ściskają palce, są prawdziwą torturą dla zdeformowanego stawu. Ciągły ucisk i tarcie prowadzą do podrażnień, stanu zapalnego i potęgują dolegliwości bólowe. Wybierając obuwie, zawsze zwracam uwagę na szerokość w przedniej części i niski obcas.
Długotrwały wysiłek, intensywna aktywność fizyczna czy praca wymagająca długiego stania to kolejne czynniki, które znacząco nasilają dolegliwości bólowe haluksa. Im dłużej obciążamy stopy, tym większy nacisk na zdeformowany staw, co prowadzi do jego przeciążenia i nasilenia stanu zapalnego. Po takim dniu ból może być naprawdę trudny do zniesienia.
Nie możemy zapominać o nadwadze. Dodatkowe kilogramy to dodatkowe obciążenie dla stóp, a co za tym idzie, dla stawów. Zwiększony nacisk na haluks przyspiesza postęp deformacji i intensyfikuje ból. Redukcja masy ciała jest często kluczowym elementem w strategii leczenia i łagodzenia dolegliwości.
Kiedy ból haluksa wymaga wizyty u lekarza?
Chociaż wiele osób próbuje radzić sobie z bólem haluksa domowymi sposobami, istnieją sygnały alarmowe, które powinny skłonić do pilnej wizyty u specjalisty:
- Stały i narastający ból: Jeśli ból jest ciągły, nie ustępuje po odpoczynku i nasila się z dnia na dzień, utrudniając normalne chodzenie.
- Widoczne nasilenie deformacji: Kiedy zauważam, że paluch coraz bardziej nachodzi na drugi palec, a deformacja jest wyraźnie postępująca.
- Intensywny stan zapalny: Jeśli zaczerwienienie, obrzęk i ucieplenie skóry są bardzo nasilone i nie ustępują pomimo stosowania domowych metod.
- Ograniczona ruchomość palucha: Kiedy ruchomość w stawie dużego palca jest znacznie ograniczona lub towarzyszy jej silny ból.
- Drętwienie lub mrowienie: Jeśli pojawia się drętwienie lub mrowienie palców, co może świadczyć o ucisku na nerwy.
W przypadku haluksa, najlepiej jest udać się do ortopedy, który specjalizuje się w schorzeniach stóp. Często w proces leczenia włączony jest również fizjoterapeuta, który pomoże w doborze odpowiednich ćwiczeń i terapii manualnej, oraz podolog, który zajmie się problemami skórnymi, takimi jak odciski czy modzele. Pamiętajmy, że wizyta u specjalisty jest wskazana już przy pierwszych objawach, aby zapobiec dalszemu postępowi deformacji i uniknąć poważniejszych problemów w przyszłości.
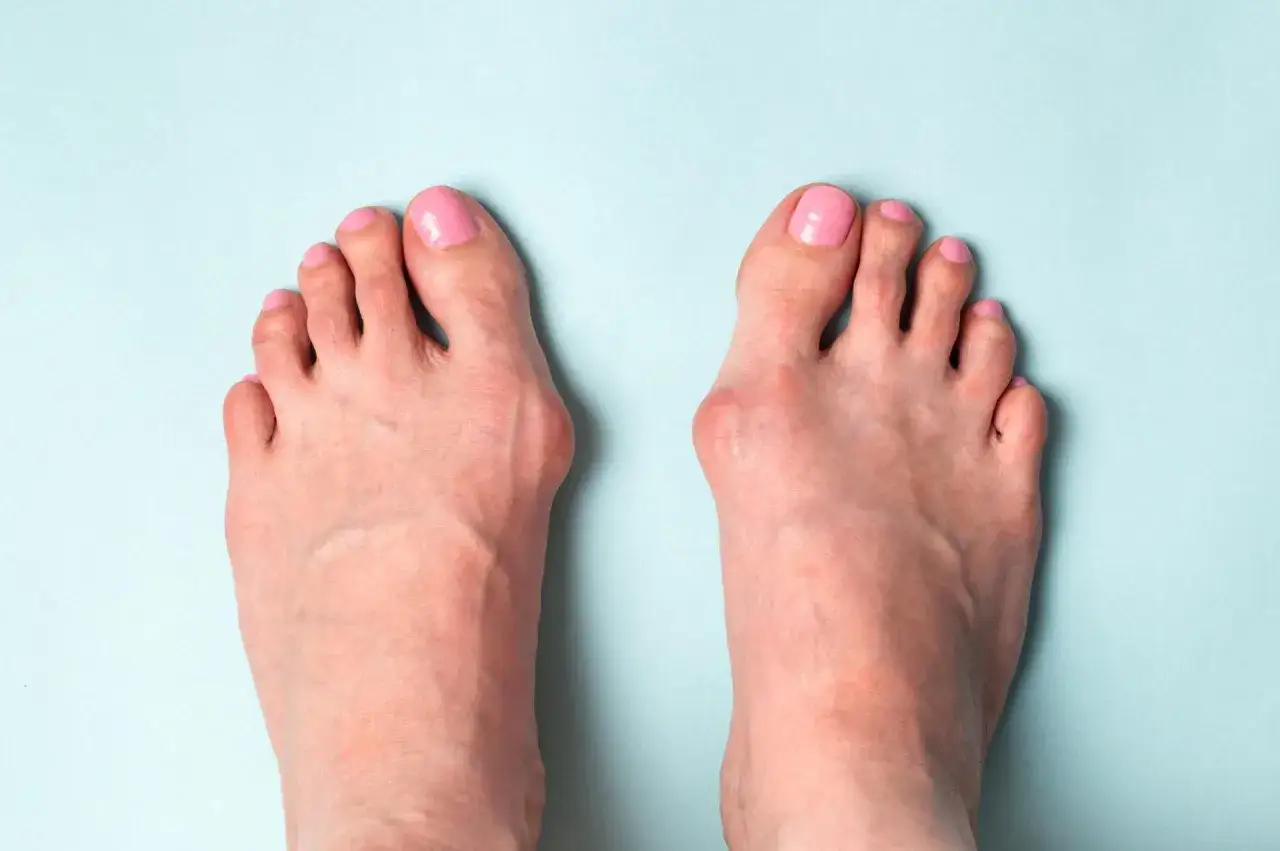
Przeczytaj również: Jak pozbyć się haluksów? Pełny przewodnik po leczeniu i ulga
Szybka ulga w bólu haluksa domowe sposoby
- Zimne okłady: Przykładanie zimnych okładów (np. woreczków z lodem owiniętych w ręcznik) na bolący staw pomaga zmniejszyć stan zapalny i obrzęk, przynosząc natychmiastową ulgę.
- Kąpiele z solą Epsom: Moczenie stóp w ciepłej wodzie z dodatkiem soli Epsom może działać relaksująco, zmniejszać ból i obrzęk.
- Maści przeciwbólowe i przeciwzapalne: Dostępne bez recepty maści i żele zawierające substancje takie jak ibuprofen czy diklofenak mogą przynieść doraźną ulgę w bólu i zmniejszyć stan zapalny.
- Plastry ochronne: Specjalne plastry na haluksy lub żelowe osłonki zmniejszają tarcie obuwia o wystający staw, chroniąc skórę przed podrażnieniami i odciskami.
- Delikatny masaż: Codzienny, delikatny masaż stopy, zwłaszcza w okolicy bolącego stawu, może poprawić krążenie i rozluźnić napięte mięśnie, co przyczynia się do zmniejszenia bólu.
- Proste ćwiczenia na stopę: Wykonywanie prostych ćwiczeń, takich jak zginanie i prostowanie palców, podnoszenie drobnych przedmiotów palcami czy rozciąganie stopy, może pomóc w utrzymaniu elastyczności i wzmocnieniu mięśni, co pośrednio wpływa na zmniejszenie dolegliwości.
Należy jednak pamiętać, że metody te łagodzą objawy, ale nie leczą przyczyny deformacji.